自分がどうしたいかが一番大事

「最近はあまり手術は行わないとネットに書いてありますが、どうなんですか?」という質問を受けました。
やはり患者さんにとっては手術をしなくても軟膏や座薬、また内服薬などで治ればいいなあと思う気持ちはとてもよくわかります。私も、なるべく肛門には傷を付けない方がいいと思っています。
肛門は柔らかく広がり、排便時に具合よく脱肛してスッキリ便が出る。そういった状態にあることが一番だと思います。
例えば裂肛が繰り返すことで、内肛門括約筋の緊張が強くなったり、傷が出来たり治ったりすることを繰り返すことで瘢痕化して、肛門が内肛門括約筋の緊張が強くなるだけでなく、硬く広がりが悪くなってしまうことがあります。
また痔瘻などでも、炎症を繰り返すことで肛門が硬くなり、広がりが悪くなってしまうことがあります。
このように肛門の柔らかさが失われてしまうと、どうしても具合よく排便が出来ないようなってしまいます。ですからできれば手術をしなくても治る方法があればそちらを選択することがいいと思っています。
内痔核の場合も痔核根治術ではなく、ジオンなどの痔核硬化剤での痔核硬化療法で治るのであれば肛門に傷を付けないで治すことが出来る痔核硬化療法を選択して勧めます。でもどうしても手術が必要な場合も、できるだけ術後の肛門が柔らかく治っていくように心がけています。
さて質問された「最近はあまり手術は行わないとネットに書いてありますが、どうですか?」です。
この質問の答えですが、肛門の病気には、手術をしなくても治す方法があるものと、手術をしなければスッキリ治らないものがあります。そこをしっかり分けて考える必要があります。
例えば内痔核の場合、今までは痔核根治術をしなければならなかった内痔核が、ジオンという痔核硬化剤による四段階注射法(ALTA療法)で内痔核の性状によっては治すことが可能になりました。ALTA療法の適応がある内痔核であれば、やはりALTA療法を選択します。痔核硬化療法と言っても肛門が硬くなってなおるのではなく、内痔核を一端硬化させて最終的には柔らかく治っていきます。
また、外痔核に関しては血栓性外痔核は血栓が詰まって腫れて痛い病気ですが、腫れは必ず自然に引いて、痛みが楽になり、血栓も自然に溶けて治っていきます。ただ痛みがあるので、この痛みを取り除くために例えば消炎鎮痛剤の座薬を使って腫れを取り、痛みをとり、血栓が自然に溶けて吸収するのを待つことで治ります。ただ、痛みが強かったり、血栓が大きかったりした場合は手術で血栓を取り除くと痛みもすぐにとれ楽になります。
病気によって手術をしなくても治るももあれば、手術をしなければ治らないものがあります。またネットで書かれていることが必ず正しいとは限りません。ネットで調べている病気が本当に自分の病気なのか。この点も大事な点です。
やはり、自分が何の病気であるのか。そしてその病気をスッキリ治すのには手術が必要なのかどうか。他に治す方法はないのか。手術が必要な場合、どのような手術があるのか。自分の病気を治すのに一番適切な手術方法は何か。などを考えなければなりません。でも、やはり自分一人では決めることはできないと思います。医師と一緒に相談しながら最適な治療を受けることが大事だと思います。そして一番大切なことは、自分はどうしたいかです。ネットなどの情報に流されることなく、今自分が一番気になっている症状は何か、自分がどうしたいのかをしっかり医師に伝え、相談して治療を進めていってください。
保健医療政策の充実を!

7月に入り、豪雨が日本を襲っています。各地に甚大な被害を与えながら、今なお雨は降り続いています。
新型コロナウイルスの拡大もまだまだ収束が見えない中、東京など、感染者が増えてきています。まだまだ第一波が続いているのか、第二波の始まりなのかは定かではありません。新型コロナウイルスの感染拡大の中での豪雨による災害。私たちの生活を脅かし、不安を抱かせます。
このような中、やはり医療・介護・福祉などの社会保障の充実を求めていかなければなりません。新型コロナウイルスの感染拡大といったこれまで経験したことが無い事態が起きている中、これまで進められてきた保健医療政策が本当に正しかったのか、このまま進めてもいいのかを、いま立ち止まりしっかり検証して、正しい方向へと修正し、舵を取り直さなければならないときだと思います。
今回は、「新型コロナが浮き彫りにした日本の保健医療政策の不備」という談話を京都府保険医協会が出しました。その談話を紹介したいと思います。
「新型コロナが浮き彫りにした日本の保健医療政策の不備」
2020年7月10日 京都府保険医協会
新型コロナウイルス感染症拡大に伴う緊急事態宣言が解除され、京都府では約1カ月半が経過した。だが現時点でも、関東圏を中心にクラスターの発生が報告され、東京都の感染者数は明らかに増加しており、私たちは引き続き予断を許さない健康危機の只中にあると言わねばならない。
国・府・京都市へ3次にわたり提言
協会は、新型コロナウイルス感染症の流行が拡大局面に入った2月以降、会員医療機関への緊急アンケートを実施し、会員の声に基づいて国や府・京都市にマスクをはじめ感染防護用の医療資機材の供給を要望。続いて爆発的感染拡大を想定した医療提供体制確保と検査充実を求め、3次にわたる提言を行った。
解決を求めたい四つの課題
そうした取り組みの上に立ち、今、国や自治体が新型コロナウイルス感染症拡大を防止し、1人でも多くの人命を守るため解決を求めたい四つの課題がある。
一つめは、国が感染症に対応できる病床の確保を怠ってきた事実を認めること。
現在、京都府は、33医療機関、431病床を新型コロナウイルスに係る病床として確保している。しかし、都道府県が策定する医療計画上の感染症病床は、人口比に応じ一律に病床数を定めねばならず、38床のままだ。結核病床と合わせても188床に過ぎない。今や、感染症流行以前の医療需要推計、必要病床数、基準病床数はすべて無効であり、少なくとも医療計画上の感染症病床の配置基準や一般病床の指定基準の見直しは急務である。そして、患者を受け入れざるを得ない一般病床での感染症対策は、国が責任を持ち、実施されるべきだ。
二つめは公的な発熱外来の設置である。
私たちは最低でも二次医療圏に1カ所、京都市では全行政区の区役所・支所に「公的な発熱外来」を設置し、PCR検査を担う。そこへ地域の開業医が出務する形で診療する仕組みが必要だと主張してきた。これは、医療を必要とする人の受診控えを解消し、医療機関の感染リスクを低減するためにどうしても必要なはずである。
三つめは保健所機能の抜本強化である。
今でこそ、都道府県・特別区・保健所設置市と、取りまとめ機関との間のPCR検査・抗原検査実施の委託契約(集合契約)について、事務通知(5月10日付)が厚生労働省から出されているが、流行拡大時はPCR検査が行政検査である以上、実施は保健所もしくは帰国者・接触者外来のみ。とりわけ地域の保健所は、地域保健法が施行された1994年以降、統廃合や人員削減が進められた。
そうした中での感染症患者対応は、困難を極めたであろうことは想像に難くない。今回の新型コロナウイルス感染症の拡大で、公衆衛生を担う保健所の重要な役割に対し、どれほど国がそれを軽視してきたか浮き彫りとなった。そこに今日の保健所の苦悩と困難の源泉がある。新型コロナウイルス感染症が収束したとしても、同じ轍を踏む過ちを犯してはならない。今回のように新興感染症が発生した場合、地域住民にとっても、感染患者受け入れ病院にとっても、開業医にとっても、保健所が要となって対応するのが基本で、これは法律で定められている。保健所の機能強化はもちろん、政策としての公衆衛生行政の抜本的改善を求めていく必要がある。
四つめは開業医の経営支援である。
病院をはじめ、地域の多くの開業医が、新型コロナウイルス感染症疑いの患者を受け入れ、PCR検査につなぐ役割を担った。協会が実施した緊急アンケートでは、発熱患者等を受け入れるにあたって、別室での対応などさまざまな工夫がなされていた。その一方で、感染拡大に対する怖れと外出自粛の徹底により、多くの患者が受診を手控えた結果、感染症患者の治療を行っている医療機関はもとより、それ以外の医療を担当している一般の医療機関においても、大規模な減収が生じていることが判明した。
医療機関の経営破綻に端を発する医療崩壊を招かないためにも、協会は昨年同月実績との報酬差額を公費で助成するなど具体的な要請を検討している。実効性を伴った医療機関の経営支援を強く求めていきたい。
本来、日帰り手術とは。

Twitterでの相談の中で、とても大切な指摘を受けました。私も以前から思っていたことですが、技術の進歩はだれのためにあるのかということです。やはりそれは患者さんのためにあると思います。患者さんの病気を的確に診断して、その病気をしっかり治すにはどんな治療が必要で、どの手術が最適なのかを判断して提供する。そのことが一番大切なことだと思います。
何故このようなことをお話するかというと、Twitterでの相談でも、その内容は日帰り手術は本当に患者さんのためなのか?という趣旨だと私は受け止めました。
こんな相談でした。「日帰り手術を押している医療機関の中には、ネットで見ると輪ゴム結紮の適応ではなくても手術をされ、痛みが出ている方がおられるような気がします。ネットではいろんな情報が飛び交っていて、困っています。」私もこういうケースはあると思います。様々な情報がネット上では溢れかえっています。そのような中、ネットから正しい情報を得るということはとても難しくなっているのではないかと思います。
さて、「入院しなくても日帰り手術で治療しています。」という宣伝を良く目にします。この時に私が抱く疑問は、日帰り手術でできる手術を行っているのか?それとも患者さんが必要とする手術を行って、しかも日帰りでできるのか?です。
先ほどの相談にあるように、輪ゴム結紮の適応がないのに輪ゴム結紮を行うと、痛みがでるばかりではなく、内痔核が治らず、かえって悪化してしまうこともあります。また適切に輪ゴム結紮が行わなければ、深く潰瘍を作りそこから動脈性の出血を起こす可能性もあります。
やはり患者さんの内痔核が輪ゴム結紮法の適応であるかどうかを正しく診断して、そして適応があるならば正しく輪ゴム結紮を行う必要があります。
ではなぜ輪ゴム結紮をしてしまうのかを私なりに考えてみました。
おそらく内痔核に輪ゴムをかけるだけなので、輪ゴム結紮に要する時間はほんの数秒です。感じとしてはこんな感じです。「では今から輪ゴムをかけますよう。いきますよ。」でパチンと輪ゴムをかけると終わります。
また、輪ゴムをかけるだけなので、傷が出来ません。ですから当面の間は術後の出血が起き、止血処置をすることが無いというところにもあるのかなあと思います。当面の間とは、やはり内痔核に輪ゴムをかけ、内痔核が壊死して脱落していくのですが、その時に出血を起こす可能性があります。以前、他院で輪ゴム結紮を受けられて、動脈からの出血があり、止血処置をしたこともあります。また肛門科の先生方との懇談会の時、輪ゴム結紮後に動脈からの出血があり、一時出血によって心肺停止状態になった患者さんを治療した経験があるといった話を聞くこともあります。決して輪ゴム結紮法は出血しないという術式ではありません。でも輪ゴム結紮は短時間で手術が終わり、当面の間、止血処置をしなければならないことがないということから、安易に行われてしまうのかなあと思います。でもこれはとても怖いことです。やはりその患者さんの持つ内痔核が輪ゴム結紮法でしっかりと治すことが出来るかを真摯に判断して、適応がなければ他の手術方法に変更する。また、必要とするほかの手術を自分で行うことができないのであれば、しっかり手術をして治してくれる専門医に紹介するなどが必要です。そしてこのことが患者さんにとってはとても大切なことだと思います。
日帰り手術とは医療機関側の都合ではなく、患者さんにとってどうかをしっかり判断しなければなりません。
さて、渡邉医院でも日帰りの手術をします。
日帰り手術で大切なところは何かというと、まずはその患者さんの内痔核をしっかり治すための手術を日帰りでできるかです。
日帰り手術を可能にするのには二つのことが大事になります。
一つは術後の出血をしっかりコントロールできるかです。
手術が終わって帰宅した後、出血してまた直ぐに受診してもらうことが無いように手術ができるか。帰宅した後の出血が無いようにするには、術後どのくらいの時間、診療所で安静にしてもらってから帰ってもらうのがいいのか。また、帰宅後や外来通院中に止血術を行わなければならない出血が起きた場合に、止血術を行える体制をどう整えるかなどが大切なことこととなります。手術をしてもやりっぱなし。出血しても患者さんが医師と連絡が取れない。こんな体制では日帰り手術をしてはいけません。
またもう一つは術後の痛みがコントロールできるかです。
術後の痛みが強くて、帰宅するのもやっとの思い。帰宅しても動くこともできない。こんな具合では日帰り手術をしてはいけません。ある程度痛みがあるとしても、自力で帰宅でき、たいていのことは通常通りにできる程度の痛みでなければなりません。このためには術後に痛みが少ない手術はどうしたらいいのかを考えなければなりません。術後に痛みが出る原因は手術中の操作でどこにあるのかなどをしっかり検証して、痛みが少ない手術をする必要があります。
また術後の消炎鎮痛剤をどのように使っていくかも大切なことになります。
このように、その患者さんの持つ内痔核をスッキリ治すの必要な手術を行い、しかも日帰りで手術するということは、術後の出血や術後の疼痛のコントロールをどうするか。また術後の出血などが起きた場合の対応できる体制をしっかりとる等、様々な問題をしっかりクリアして初めて日帰り手術は行えるのだと思っています。
Twitterでの相談を通じて

7月になり、豪雨が熊本を中心に猛威を振るいました。まだまだ雨だ続きそうです。豪雨による災害が広がらないことを祈るばかりです。また今回の豪雨で被災された方々には心から思まい申し上げます。
早急な救助、そして早期の復興が進むことを願います。
7月になりましたが、まだまだ新型コロナウイルスの感染拡大が収束したわけではありません。そのような状況の中、なかなか新型コロナウイルスの感染が心配で外出を自粛している方、また、医療機関での受診での感染を不安に思っている患者さんもいらっしゃいます。アンケートの結果でも、医療機関を受診した時の感染が心配で受診できないという患者さんが多いです。定期の受診が必要な患者さんが受診されなかったり、緊急を要する病気でも医療機関の受診をひかえて病状が悪化してしまう患者さんもいらっしゃいます。各医療機関も感染予防対策を十分に行っています。必要な診察は躊躇することなく受診してほしいと思いますし、受診する際は主治医の先生や医療機関に相談して受診するのもいいと思います。
このような新型コロナウイルス感染拡大をきっかけにTwitterでの相談を始めました。
今日まで多くの患者さんからの相談が来ています。皆さん本当に悩んでおられ、誰に相談したらいいのかわからず、一人で悩んでいる方が多いです。また、「診察を受けたが、その内容がわからない。」とか、「今受けている治療法でいいのか。」など心配で相談を受けることもあります。直接診察しているわけではないので、確実かといえば難しいところがあります。でも患者さんのお話を聞いて考え、そしてさらに今の状態を詳しく聞いていくことで、診断はある程度確実になっていると思います。ですから、患者さんとのTwitterでのメールのやり取りは少し長いものになってしまいます。相談を受け、アドバイスをして医療機関に受診していただき、そしてまたその結果を報告してくださいます。そういったことを繰り返すことで患者さんの具合は良くなっていくのだと思います。Twitterでの相談なので、どこに住んでおられるかはわかりませんが京都以外からの相談も多いようです。
Twitterでの相談を受けるようになって考えることがあります。私自身も反省しなければならないのですが、患者さんが自分の病気のことに関してしっかり医師に聞けているのだろうか?本当はもっと聞きたいけど聞けない。場合によっては医師の方が患者さんが効けないような状況にしてしまっているのではないか。外来では待っている患者さんも多いので、ある程度時間を区切って診察しなければならないということもあります。
でも患者さんにとってはとても心配で、なかなか相談する人もなく、自分一人で悩み、やっとの思いで医療機関を受診される。しっかり診察して診断を付け、治療方法などを患者さんにわかりやすく話をする。そして、患者さんが聞きたいことに対してはしっかりとお話する。それが同じことでも何回も何回も患者さんが納得するまでお話する。そういった姿勢が必要です。そして、この先生なら何でも聞ける。何回聞いても大丈夫。納得いくまで話を聞いてくれるし、説明もしてくれる。といった信頼関係が作れればいいなあと思います。
Twitterでの相談をしていて、直接の診察ではなく、適切かどうかは少し不安はあります。でも患者さんとの相談、やり取りはとても有効なやり取りができていると思います。Twitterでの相談ではほかの患者さんのことを考えることなく、目の前の相談している患者さんだけのことを考えればだいいので、患者さんとしっかりお話が出来ているなあと思います。
新型コロナウイルスの感染拡大が収束した後も、このTwitterでの相談は続けていきたいと思います。
なかなか相談できず、一人で悩んでいる方がいらっしゃれば、是非Twitterでの相談してみて下さいね。遠慮なく。
話は変わりますが、久しぶりに渡邉医院の待合室の窓に簾を掛けてみました。7月になって、祇園祭も中止になり、本来なら街には祇園ばやしの笛の音や鐘の音がなっている時期です。何か季節感なく夏本番を迎えようとしています。暑さが厳しくなっていく中、簾を掛けて、少しでも涼しさを感じることが出来ればいいなあと思います。


「塩梅」の中に大切なことが込められている。

新型コロナウイルスの感染拡大が収束しないなか、激しいが日本を襲い、熊本など甚大な被害を出しています。これ以上被害が広がらないことを願い、早期の復興を願うばかりです。
京都は、今は雨も落ち着いてきています。しばらく梅雨が続きます。気をつけていかなければならないと思います。
さて、そのような状況の中ですが、先日患者さんと話をしながらふと「梅雨」はどうして「梅」何だろうと思いました。梅の花が咲く時期ではないのに。梅の花が咲いた後、梅の実の収穫の時期だからかなあと思い、少し調べてみました。
「梅雨」の語源を調べてみると、「梅の実が熟す頃に降る雨」という意味で、中国の長江の流域では「梅雨」と呼んでいたという説があります。もう一つは「黴(カビ)が生えやすい時期の雨」ということで「黴(バイ)雨」と呼んでいたところ、その「黴」を読み方が同じ「梅(バイ)」の字を使うようになったという説があるそうでです。
「梅雨」という言葉は、江戸時代に日本に伝わってきたそうです。「梅雨」という言葉が伝わる前までは「五月雨」と言っていたようです。「梅雨」バイウと「五月雨」サミダレ。音の響きだけですと、五月雨はなんとなく雨がしとしと降るような印象を受けます。梅雨の音の響きの方が最近の豪雨をイメージしやすいように私は感じます。
もう一つ「梅」を使った言葉があります。「塩梅」です。
「塩梅」の意味を調べると、こんな風に解説されていました。「塩梅とは、料理の味加減や物事の具合、懸鼓状態のことである。程よく物事を処理する、程よく並べる・配置するといった意味でも用いられる。」とありました。また、こんな風にも解説していました。「本来の塩梅の意味は塩と梅酢です。食酢がまだなかった時代に、塩と梅を付けた時にできる梅酢を使って料理の味付けをしていました。塩と梅酢が絶妙なバランスだったことから「料理の加減が良い」と言う意味で塩梅がいいと言ったのが語源です。」とありました。
肛門科的にもこの「塩梅」に深い意味が隠されています。
例えばここ2回、痔瘻に対してのシートン法の治療についてお話してきました。この時にあまり強くシートン法に使う輪ゴムを強く絞めてしまうと痛みが強くなってしまいます。患者さんが痛みを感じない程度に緩く、そしてゆっくりと絞めていかなければなりません。
そんな時に使うのが「いい塩梅で輪ゴムを絞めましょう。」です。この「塩梅」の中にシートン法の肝が隠されています。このシートン法の際の輪ゴムの絞め方の「塩梅」が科学的に数値で表せると、患者さんは皆、痛みなく治していくことが出来ます。
また内痔核の手術をする際にドレナージという傷が内痔核の術後の治りを左右してきます。この時も同じです。「内痔核の手術をする際に、いい塩梅でドレナージを作りましょう。」です。内痔核の手術後、具合よく治っていく傷の大きさや形が、「塩梅」でなく科学的に決まれば、皆が同じようにスッと治っていきます。
この「塩梅」の中にそれぞれの医師のこれまで経験してきた手術や、手術の際の何気ない工夫、技術が豊富に詰め込まれています。このそれぞれの医師が持つ「塩梅」をしっかり検討していくことで、すべての医師が同じように手術ができ、そして手術をした患者さんが同じように治っていくことに繋がるのだと思います。
さて、私が内痔核に対して痔核根治術をする際の「塩梅」を紹介します。
内痔核の手術をする際に、肛門縁と、肛門縁から約3㎝離れたところをそれぞれコッヘルで把持します。そして外側を把持したコッヘルの外側から剥離用のハサミを入れます。このコッヘルを引っ張るようにして、ハサミで切っていくというのではなく、引っ張ることで剥がしとるというイメージで内痔核を剥離していきます。
引っ張ることで皮膚は容易に剥がれ、ところどころに突っ張るところがあるので、そこだけを切っていくと、きれいに内痔核の根部まで剥がれていきます。こうすることで、「切る」のではなく、「剥がす」という操作をすることで出血も少なくて済みます。
また内痔核の根部を結紮した後、肛門上皮の部分を糸で閉鎖していくのですが、この際根部を縛った次の一針目は、根部から少し離れたところ、約1~0.5㎝に糸をかけて縛ります。そうすることで外側の皮膚が中に引き込まれるようになります。この操作を加えることで、術後の腫れが少なく、また皮垂が出来にくくなると考えています。
こういった「塩梅」の中に手術などを行う際に一番大切なことが含まれているんだと思います。
痔瘻に対してのシートン法が痛いのは。

痔瘻に対してシートン法を行うことがあります。シートン法は痛みがないと言われていますが、私の経験ではやはり痛みが出る可能性がある治療方法だと思います。
今回はシートン法で痛みがでる原因をお話したいと思います。
シートン法は輪ゴムを痔瘻の二次口から瘻管を通して原発口まで確実に通して少しずつ輪ゴムを絞めて瘻管を開放創にして治していく方法です。痔瘻の根治術には大きく瘻管摘出術と瘻管開放術があります。シートン法は瘻管開放術の一つの方法です。痔瘻根治術の様に一気に瘻管を開放創とするのではなく、輪ゴムを少しづつ絞めていくことで時間をかけてゆっくりゆっくり瘻管を開放創としていく方法です。
数ヶ月かけて治していくのですが、その際に通した輪ゴムが劣化することがあるので、その場合は入れ替えたりもします。
渡邉医院では、瘻管が多岐に枝分かれしている痔瘻やクローン病や潰瘍性大腸炎などの基礎疾患を持っている患者さんの痔瘻などに対してシートン法を行っています。それ以外の場合は痔瘻根治術を第一選択にしています。
その理由として、痔瘻根治術そのものがそれほど術後や術後の排便時の痛みが強くなく楽であるということ、また術後3時間までの止血術が必要な出血がなければその後再度止血術が必要とする出血がないことなどからです。
さて、本題のシートン法が痛む原因ですが、一つは通した輪ゴムを強く締めすぎることにあります。
早く治そうとして輪ゴムを強く絞めてしまうと痛みが強くなります。輪ゴムの絞める強さは、患者さんが痛みを感じない程度に絞めていかなければなりません。渡邉医院でもシートン法を行うことがあります。その時の一番最初の時は本当にゆるゆるの状態にします。しばらくそのままの状態で経過を診て、ある程度日にちが経ってから痛みが出ない程度の輪ゴムを絞めるようにしています。ですから輪ゴムによるシートン法は治癒までには時間がかかります。
二つ目の痛みの原因には、輪ゴムを通すことでその輪ゴムによる刺激自体の痛みがあるのではないかと思います。
通した輪ゴムを強く絞めることをしなくても痛みを強く感じる患者さんもいます。瘻管内に輪ゴムがあることで、また輪ゴムによる刺激などが原因で痛みを感じるのではないかと思います。肛門周囲膿瘍の切開排膿をした後、痛みが強いとのことで当院を受診された患者さんがいます。傷に細いのですがドレーンが入っていました。これを取り除くことで痛みがスッとなくなりました。やはり傷口に異物が入っているということも痛みの原因になるのではないかと思います。したがって輪ゴムによって、絞めることだけでなく、輪ゴム自身の刺激によって傷を開放創にしていく治療なので、この刺激が痛みにつながる可能性もあるのではないかと思います。このことに関しては本当にそうなのかを検証する必要はあります。
また、シートン法が治り難くなることがあります。
輪ゴムを少しずつ絞めていきますが、絞めた輪ゴムの原発口側が肛門の外に外にと出てきてくれればいいのですが、反対に二次口側が肛門内へと入っていくようになると治りが悪くなってしまいます。緩んだ輪ゴムを絞め治すときにはこういったことも考えながら絞めていかなければなりません。
このようにシートン法は全く痛みがない治療法ではありません。輪ゴムの絞め具合や輪ゴム自身の刺激などで痛みが出る場合があります。しっかり痛みに対する対応をしながら治療を進めていかなければなりません。
またどうしてもシートン法では痛みが強い場合は、痔瘻根治術へ速やかに移行することも考えなければなりません。痔瘻根治術は皆さん痛みが強いと思っているようですが、決してそんなことは有りません。痔瘻根治術後の痛みは比較的楽で、排便時の痛みも思っているほど痛くありません。輪ゴムによるシートン法で痛みが強い場合は痔瘻根治術に移行することで痛みはスッと楽になります。シートン法でどこまで頑張るか、痔瘻根治術への移行のタイミングもしっかり見極めなければなりません。
ただ、シートン法で輪ゴムが瘻管内に通ているため、痔瘻根治術はその部分を開放創にしてあげればいいので、最初から痔瘻根治術をするよりは、輪ゴムが通ている瘻管を開放創にするだけなので、比較的簡単に痔瘻根治術は終わります。
輪ゴムによるシートン法はやはり痔瘻がどんな痔瘻であるか、原発口はどこか、瘻管はどう走行しているかを見極める診断能力と、二次口から瘻管を通り原発口に確実に輪ゴムを通す技術が必要とされます。
「輪ゴムによるシートン法は痛みがない。」と安易に勧めることなく、シートン法での治療の適応があるのか、シートン法による治療が患者さんにとって最適な治療なのかをしっかりと考える必要があります。
痔瘻に対してのシートン法って?

痔瘻の手術の中にシートン法という方法があります。今回はこのシートン法について少しお話したいと思います。
痔瘻の手術には大きく分けて、瘻管を摘出する方法、瘻管摘出術(fistulectomy)と瘻管を切開して開放創にする方法、瘻管開放術(fistulotomy)があります。シートン法は時間をかけて徐々に徐々に瘻管を開放していく瘻管開放術の一つです。
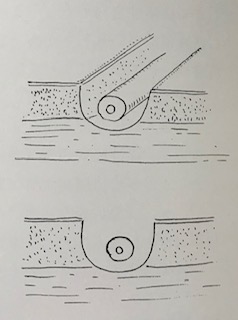
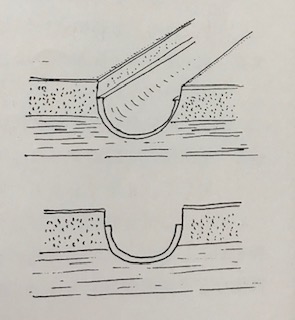
シートン法は二次口から瘻管を通て原発口まで輪ゴムを通して、この輪ゴムをゆっくりゆっくり絞めていき、瘻管を開放創とする方法です。
シートン法の特徴はゆっくりゆっくり輪ゴムを絞めていくことで徐々に瘻管が開放創となってきます。それと共に傷が修復していくという点です。
通常の瘻管開放術では、一気に瘻管を開放して開放創となります。その開放された傷が修復され治っていくのを診ていきます。
これに対してシートン法は瘻管を輪ゴムで絞めることで、絞めている方の組織が段々浅くなって、最終的には開放創となって輪ゴムが取れます。この時に開放創となる反対側の傷は修復されてきているので、輪ゴムが取れて開放創となった時はある程度傷が治っているという具合です。
ただ、痔瘻の手術で大事な点は、原発口、原発巣、そして瘻管を適切に処理することです。原発口や原発巣が十分に処理されないと再発したり、治らない原因になります。シートン法もこの原則は同じです。ですから輪ゴムが適切に瘻管を通り、原発巣、原発口を通っていないと治っていきません。この輪ゴムを適切に瘻管、原発巣、そして原発口に通すところにシートン法の技術が問われます。
痔瘻根治術の場合は手術の際に瘻管を確認してそして原発巣、原発口を確認しながら手術をすすめることが出来ます。でもシートン法の場合は瘻管や原発巣、原発口に輪ゴムが通っているかを確認することはできません。
ではどうするかです。痔瘻の瘻管の走行や原発口の位置を確認するのにゾンデといって細い針金のようなものを使います。
二次口からゾンデを挿入して容易にスッと原発口に到達する際は、瘻管から原発口まで輪ゴムをかけることは容易です。でもなかなかスッとゾンデが通らないこともあります。この時に無理やりゾンデも進めると、適切な原発口にゾンデが到達しないことがあります。無理やりゾンデを挿入することで、本当の原発口ではない部分に通してしまうことがあります。ここが難しいところです。
やはり手術に当たってはどこに原発巣、原発口があって、どのように瘻管が走行しているのかを的確に診断できることが必要です。特にシートン法を行う時はこのことが最も重要となるところです。診断能力が問われるところです。
さてシートン法は瘻管摘出法や瘻管開放術と違って時間がかかります。
シートン法で一番大事なところが早く治そうと思って輪ゴムを強く締めないことです。輪ゴムを強く絞めることで痛みが出て、締めすぎると痛みが強くなっていきます。またシートン法は言ってみれば傷を治しながら瘻管を開放創にしていくところに一番の利点があります。強く絞めてしまうと痛みが強くなるばかりでなく、治しながら開放創にしていくといったシートン法のいい点がなくなります。
一番最初に輪ゴムをかけるときは本当にゆるゆるの状態にします。そしてある程度日数がたってから少しづつ絞めていくようにしています。時間はかかりますがゆっくりゆっくり輪ゴムを絞めて、数か月にわたって治していくことが大事です。
ですから、シートン法を行う場合にはこのことを患者さんにしっかり話をして、シートン法での治療は長期戦になることを伝えなければなりません。そして緩んだ輪ゴムは少しづつ絞めていくのですが、その際も強く締めすぎず、患者さんが痛みを感じないように絞めることが大事です。ある先生がこんなことを言っていました。「シートン法は肛門にピアスをするみたいなもの。ゆっくり時間をかけて治すものです。」と。
患者さんにとって辛い術後出血

今回は術後の出血に関してお話します。
手術をする際にどうしても避けて通れないのが術後の出血です。術後の出血があった場合はどうしてももう一度麻酔をして止血処置をしなければなりません。
簡単に止血できる場合もあれば、出血している場所によっては止血処置が難渋する場合もあります。でも、肛門の手術を行うにあたって、術後の出血は起きることがあり、それに対して十分に対応できるようにしておかなければなりません。
術後の出血は患者さんだけでなく、私のとっても辛いことです。できればあって欲しくない。でも起きたときにはしっかりと対処しなければならない。そんな思いが常に手術をしているときにはあります。
患者さんにとって、術後の出血に対して止血処置をすることはとても辛いことだと思います。
例えばこれまで悩んできた肛門の病気をしっかり治そうするときは、「今回の手術で内痔核をしっかり治してしまおう!」「治すからには麻酔や手術は頑張ろう!」「手術をしたらスッキリ治るんだ!」などの思いを胸に、手術して治すということに納得して、決心して麻酔や手術を受けられます。このように覚悟の上での手術です。ですから手術が頑張れるのだと思います。
その覚悟に対して私たちも、痛みが少ない、そして術後の出血などがない手術をしっかり行わなければならないと思っています。
でも術後の出血はどうでしょう。患者さんには術後の出血があって止血処置をしなければならないことがあることや、痛みもそうですが、出血が一番困ることであることはお話します。でも術後の出血に対して止血処置をするところまで決心して覚悟している患者さんはいないと思います。ですから痔核根治術など、最初の手術は決心の上での手術。でも術後の出血に対しての止血処置は思ってもいなかったことになってしまうと思います。そうすると、自分の決心のなかになかったことをもう一度しなければならないことになります。
このことはとても辛いことです。「手術が終わったのに、もう一度手術!」「また麻酔をしなければならないの!」「また痛いことをしなければならないの?」「出血は治まるの?」など一気に不安が押し寄せてくると思います。
そういった時には冷静に、どこから出血しているのか、出血の具合はどうなのか、どうして出血したのか、止血処置が必要なのか、どうやって止血するのか、止血にかかる時間はどの程度か、また今回止血処置をしたら次に出血することはないのか、など患者さんにしっかりとお話することが大切だと思っています。
さて、このように出血に対してどのようにしているかです。
まずは手術が終わって1時間後に傷の具合を診ます。出血していないかどうか。また痛みの具合はどうかを診ます。1時間後に出血していなくても次は術後3時間後に傷の具合を診ます。止血処置をした後は処置後1時間後にもう一度傷の具合を診ます。そして、術後3時間後に診察をして出血がなければまずはその後の出血はありません。特に痔瘻や裂肛の手術の場合は手術の際に動脈を縛る部分がないので、動脈を縛ったところからの痔核根治術のような晩期出血はありません。内痔核の場合は、この動脈を縛ったところから術後7~10日後に1%ですが晩期出血が起きることがあります。このことを術後しっかりと術後の傷を診ながら患者さんにお話していくことが大事だと思います。
術後の出血は起きて欲しくありません。でもどうしても避けては通れないことです。出血があった場合しっかりそのことを患者さんに話、そしてしっかりと止血処置ができるようにいつも心がけていくことが大切だといつも思っています。
7月になって思うこと。

7月になりました。いよいよ下半期。上半期は、新型コロナウイルスの感染拡大で、大変な日々があっという間に過ぎていきました。
何があっても時は止まらず、私たちのことなどお構いなしで、どんどん進んでいきます。新型コロナウイルスの感染が拡大し、まだまだ収束が見えない中、時間だけは確実に、そして容赦なく過ぎていきます。自粛要塞などのなかで、仕事や生活が困難になっている中、なかなか支援策も届かない。支援策があってもどうしても時間がかかってします。そんな中、時間だけは進んでいきます。
時間が進むとで、同時に様々なお金が出ていきます。税金であったり、支払いであったり。また日々の生活に必要なお金だったり。必要な支出はどんどん出て行ってしまいます。少し時間が止まって、十分な支援が届くまで、少しは余裕ができるまで時間が止まって欲しいと思うのは私だけでしょうか?
新型コロナウイルスの感染拡大が収束したわけではありません。第一波がまだ治まらず引き続いているのか?ある程度落ち着いて第二波が始まろうとしているのか。なかなか判断が付きません。でも第一波の時に経験したことはしっかり検証して、給付や支援が速やかに行うことが出来なかった原因、自粛要請が正しかったのか?また新型コロナウイルス感染拡大に対しての医療提供体制がこれまでの政策方針でよかったのかなど速やかに考えていかなければ、第二波が訪れた時、また同じように後手後手になってしまうのではないかと思います。
また第一波の時は十分とは言えませんが、支援や給付金、補助金が支出されました。第二波、第三波が来た時に同じように財源を支出できるのか?できないのであれば、新型コロナウイルス感染拡大を抑えることと、経済活動を両立させるにはどうしたらいいのかを考えていかなければなりません。
全く未知の社会、生活に私たちは当面向き合っていかなければなりません。
今日の新聞で、新型コロナウイルス感染拡大によって3万人もの方が解雇されたという報道が掲載されていました。
私たちの生活をどう守るのか?解雇された方々をどう支援していくのか?また、学生さんたちの教育を受ける権利をどう守っていくのか?などなど検討し、早く解決しなければならないことが山積しています。
こういった時こそ、様々な人たちの意見を聞き、それを透明化して、より良い方向に進めていかなければならないのだと思います。
改めて、医療に関して新型コロナウイルス感染拡大後の問題点や改善しなければならないとは何かを私が思うところを紹介したいと思います。
私の母は認知症が進んでいます。新型コロナウイルスの感染拡大で世の中大変なことになっているなど全くわかりません。でもいつも笑顔で私を見てくれています。このような状況のなか、母の笑顔を見ると、ホッとします。そしてとても癒されます。私たちが大切に思う人たちを守り、笑顔でい続けてもらえるように、今私たちにできることは何かをしっかり考え、迷うことなく、そしてぶれることなく進んでいかなければならないと思います。
診断が難しい外痔核

6月も終わり、明日から7月になります。新型コロナウイルスの感染拡大で、私たちは今までの経験したことのない生活を送ってきました。社会の在り方がガラッと変わってしまうような状況の中、早くも半年が過ぎました。
今年残された6か月、まだまだ私たちにとって予測がつかない日々が続くと思いますが、毎日の生活をしっかりと過ごしていきたいと思います。
今回は、診断しにくい外痔核に関してお話したいと思います。
外痔核と聞くと、直ぐに頭に浮かぶのは血栓性外痔核です。肛門の外側の静脈叢に血栓が詰まり、急に腫れて痛みが出る病気です。
血栓性外痔核の場合は、肛門の外側に血栓ができて、腫れて痛い状態で医療機関を受診されるので、一見しただけで直ぐに血栓性外痔核とわかります。また、肛門上皮に血栓が詰まって痛みが出ることもあります。この場合はパッと見ただけでは血栓性外痔核とはわかりません。でも肛門指診をすると、肛門内の肛門上皮に硬く血栓が詰まっているのを触知することが出来ます。また肛門鏡で観察することで、肛門の外側に血栓が詰まって居間くても診断は容易にできます。
血栓性外痔核の場合は血栓が詰まって腫れて痛いので、消炎鎮痛剤の座薬を使い腫れを取ると痛みは軽減されてきます。そして、詰まった血栓は時間がかかっても自然に溶けて体に吸収されて治っていきます。詰まった血栓が大きかったり、痛みが強い場合は、血栓を摘出することで痛みはスッと楽になります。でも血栓性外痔核は基本的には手術をしなくても痛みをとることで自然に治っていきます。
ただ、外痔核にはこのように血栓が詰まって腫れて痛い外痔核だけではありません。
肛門の外側の静脈叢が、排便の時などにグッと力を入れて力んだ時に、静脈瘤の様に腫れてくることがあります。この場合は血栓性外痔核と違って血栓が詰まっていないので、視診や肛門鏡での観察、そして触診では外痔核がわからないことが多いです。
患者さんの訴えとしては、「排便時に何か出てきて押し込んでいます。腫れていると痛みがあります。」という症状です。そして出血はなく、腫れて出てくるという症状です。
これだけを聞くと一見、内痔核があって排便時に内痔核が脱出してきて、その内痔核を押し込んでいるんだろうと考えます。でも肛門鏡で肛門内を観察しても明らかな内痔核の腫脹は認めません。
渡邉医院では、初診の患者さんは微温湯による浣腸をしてトイレでその入れた微温を出してきてもらい、グッと頑張った後の肛門の腫れ具合、内痔核の腫れ具合などを診るようにしています。
でも微温湯の浣腸でも内痔核の腫脹はなく、出ても来ないことがあります。こういった場合は、まず軟膏を使って様子を診てもらいます。それでも患者さんの症状が改善されないときは、もう一度浣腸をして頑張った後の肛門の具合を見せてもらいます。そうすると、1回では診断できなかった肛門の外側の静脈叢が腫れてくる静脈瘤性の外痔核を認め、診断がつくことがあります。
血栓が詰まったわけではないので、ただただ視診、触診、肛門鏡での観察では診断がつきません。また外痔核ですが、指で押し込むと鬱血して腫れた外痔核がへこんで治まります。患者さんの訴える症状だけでは内痔核の症状ですが、本当の病名は静脈瘤としての外痔核です。なかなか診断が難しいです。
こういった排便時などに頑張った時に、静脈瘤としての外痔核が出来る場合は、スッキリ治すには腫れてくる外痔核部分を切除する必要があります。内痔核の手術と違って、外側の静脈瘤の切除ですので、術後の痛みは内痔核の手術より楽です。また内痔核の様に根部の動脈を結紮することはないので、入院ではなく、外来での手術が可能です。
一端、静脈瘤としての外痔核だと診断がつくと、後の治療は決まりスッキリ治すことが出来ます。
このように内痔核と違って、外痔核は血栓性外痔核以外に静脈瘤としての外痔核があり、この場合診断が難しいことがあります。患者さんが「排便時に出てきて押し込んでいる。」という症状を訴えていても、明らかな内痔核の腫脹がない場合、患者さんの訴えと自分が診察した際の内痔核の状態とが一致しない場合は、静脈瘤としての外痔核がないかどうかをもう一度診察する必要があると思います。