緩下剤の飲み方Part3

今回は、塩類下剤の酸化マグネシウムと大腸刺激性下剤のセンナの違いについてお話ししたいと思います。
よく「下剤はくせになる。」「なるべく飲まない方がいい。」「下剤をのむとお腹が痛くなる。」など、下剤はあまり飲まない方がいいと思っている人がいます。このように、「下剤はくせになる。」下剤はセンナやアロエ、大黄などの大腸を刺激する下剤でこのような症状が出ることがあります。
ただ、こういった大腸刺激する下剤がまったく飲んではだめだということではありません。症状や場合によってはとても有効な場合もあります。
ここで大切になってくることは「便秘とは?」です。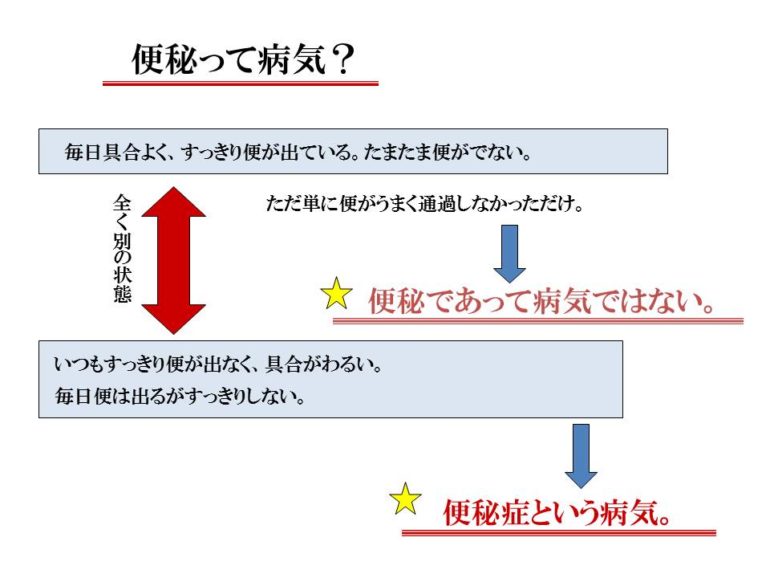 いつもは毎日気持ちよく便が出ていたのに、たまたま便がでなくてつらい。例えば、いつもは毎日便がスッキリ出るのに、旅行に行ったり、環境が変わったりしたときにたまたま便が出なくなった。
いつもは毎日気持ちよく便が出ていたのに、たまたま便がでなくてつらい。例えば、いつもは毎日便がスッキリ出るのに、旅行に行ったり、環境が変わったりしたときにたまたま便が出なくなった。
こういった状況では、便秘であっても一過性の便秘で、便秘症という病気ではありません。こういった場合は、大腸を刺激する下剤を飲んで、一度スッキリ出してしまえば、次からはいつもと同じように気持ちよく便が出るようになります。
これに対して、いつもスッキリ便がでない。毎日便はでるがスッキリせずにいつもお腹が張ったような不快感がある。こういった場合は便秘症という病気です。こういった場合は大腸を刺激する下剤を飲んでいると、段々その刺激になれていき、下剤の量が増えていってしまいます。下剤の量が増えるということは、便秘が頑固な便秘になるということです。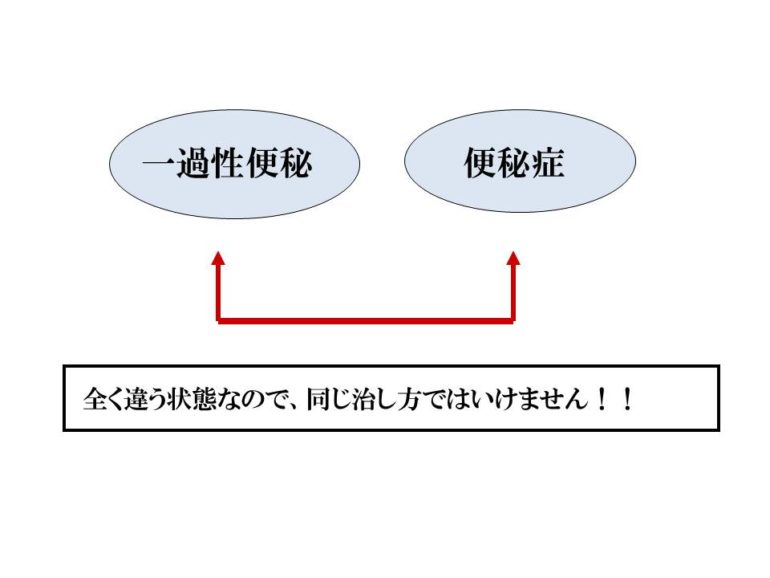 一過性の便秘なのか、便秘症という病気なのかで治し方が違ってきます。全く違う状態なので、同じ治し方ではいけません。
一過性の便秘なのか、便秘症という病気なのかで治し方が違ってきます。全く違う状態なので、同じ治し方ではいけません。
さて下剤の目的は、どんな種類の下剤でも、便のなかにお水を補うことが目的です。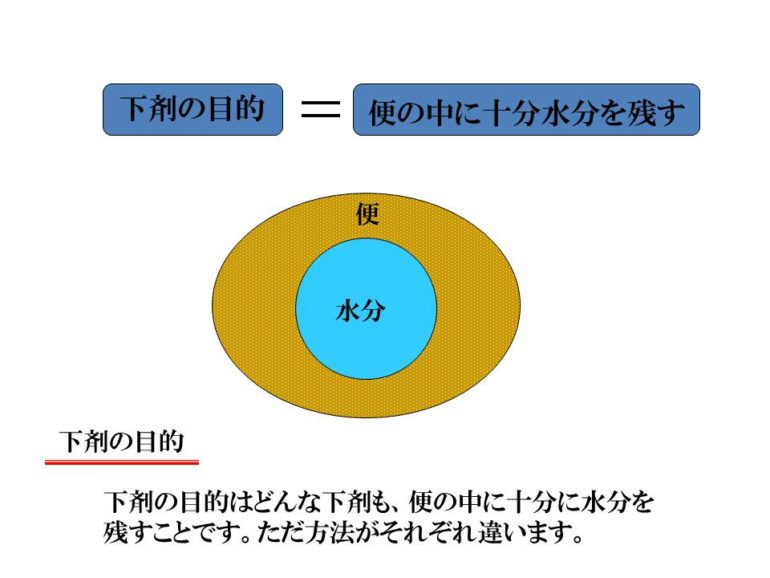 その便の中に十分に水分を残す方法が下剤の種類によって違ってきます。
その便の中に十分に水分を残す方法が下剤の種類によって違ってきます。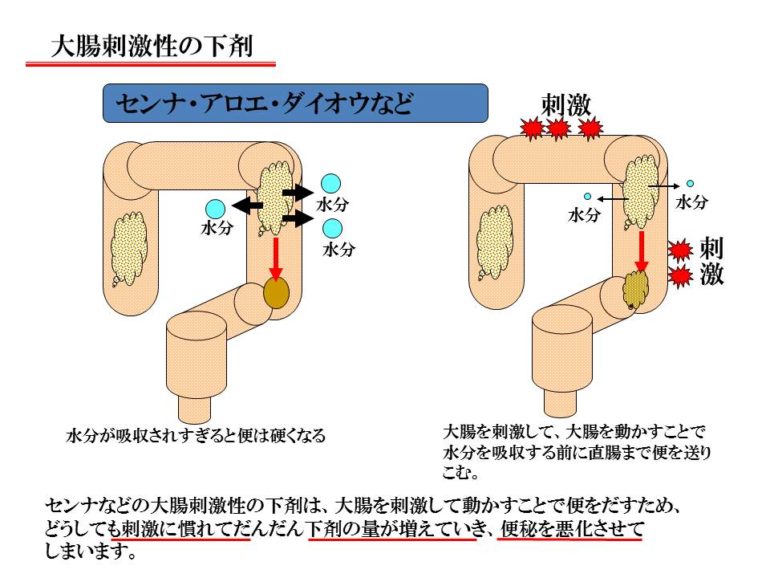 便は大腸の一番最初の部分ではどんなに硬い便が出る人でもどろどろの下痢状の便です。飲んだり食べたりして摂った水分は、まずは大腸に来ます。大腸を通過していくうちに、大腸の粘膜から水分が吸収されて硬くなっていきます。
便は大腸の一番最初の部分ではどんなに硬い便が出る人でもどろどろの下痢状の便です。飲んだり食べたりして摂った水分は、まずは大腸に来ます。大腸を通過していくうちに、大腸の粘膜から水分が吸収されて硬くなっていきます。
大腸を刺激する下剤は、大腸を刺激して、大腸の動きを激しくして、大腸の粘膜から水分が吸収される時間を短くして便を柔らかくする下剤です。ですから、大腸が激しく動くことでお腹が痛くなったり、下痢をしたりします。「飲んだら下痢なって、お腹も痛くなる。」はこのことが原因です。ですから、この刺激にだんだん慣れてきて、1錠ではでなくなり2錠、3錠へと増えていってしまいます。便秘が頑固な便秘になるということです。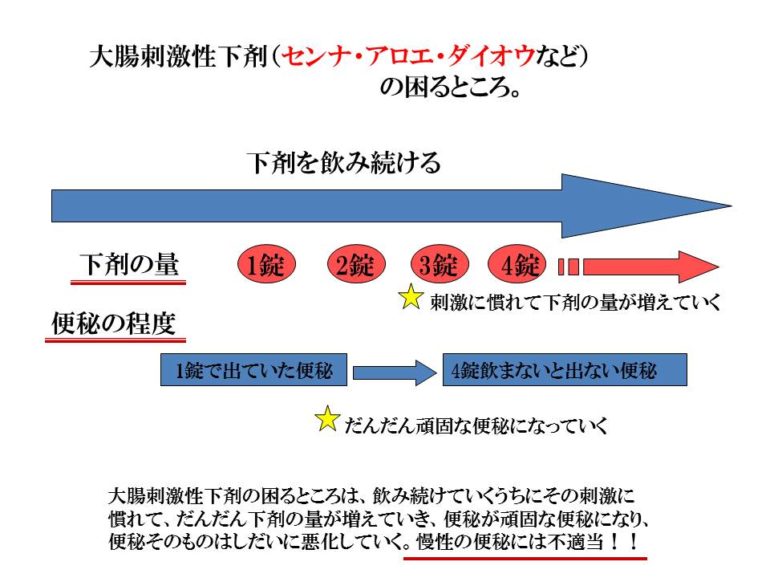
一過性の便秘で、その時だけ大腸を刺激する下剤を飲んで、一度スッキリ便を出すといった場合に飲むには大腸刺激性の下剤でいいと思います。また、胃の検査でバリュウムを飲んだ場合、バリュウムを早く出してしまわないと固まってしまうので、こういった場合も大腸刺激性の下剤を飲んで出してしまうことはいいと思います。
さて、便秘症という病気の際は、塩類下剤の酸化マグネシウムをまず飲んでみることがいいと思います。 酸化マグネシウムは便の中に十分に水分を残すことしかしません。便の中に程よく水分を含ませることで、便が柔らかくなり、量を増やすことができます。このことで、具合よく便を出すことができます。大腸を刺激して動かす下剤ではありまえんので、お腹が痛くなったり。くせになったりしません。
酸化マグネシウムは便の中に十分に水分を残すことしかしません。便の中に程よく水分を含ませることで、便が柔らかくなり、量を増やすことができます。このことで、具合よく便を出すことができます。大腸を刺激して動かす下剤ではありまえんので、お腹が痛くなったり。くせになったりしません。
酸化マグネシウムを飲むことで、具合よく便が出る場合は、便のもとになる食物繊維は十分にとっていて、大腸も具合よく動いていて、ただただ便のなかに水分を補うことで具合よく便がでるということです。ですから、酸化マグネシウムを飲みながら十分な水分を摂ることができるようになれば、便秘は治っていくということです。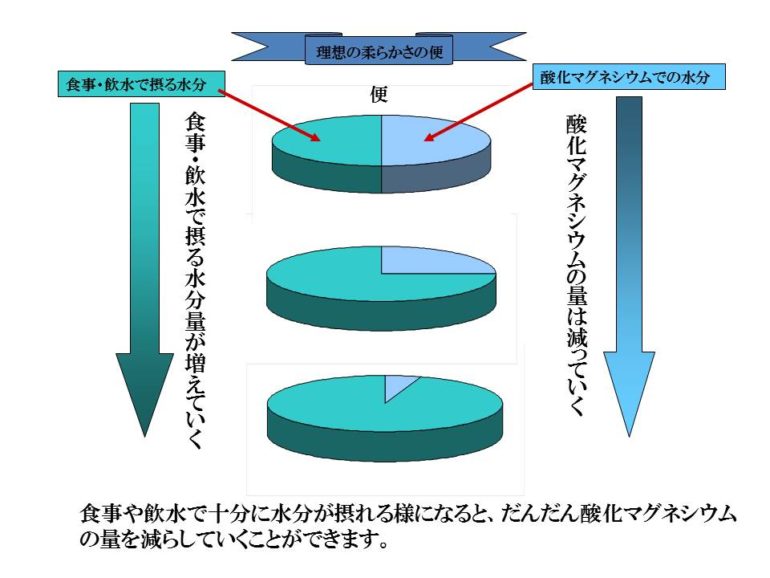 便秘症という病気の場合は、まずは酸化マグネシウムから始めていくのがいいと思います。
便秘症という病気の場合は、まずは酸化マグネシウムから始めていくのがいいと思います。
さて、下剤の飲み方で大切なことは、一過性の便秘の時は、その時だけ下剤を飲んで、一回スッキリ便を出してしまえば、その後は具合よく便がでるので、毎日下剤を飲むことはありません。
それに対して便秘症という病気の場合は、具合よく便が出ていても毎日下剤を飲んで便秘を治して行く必要があります。 便がでないから下剤を飲んで出す。また便が出ないから飲んで出す。と言ったように飲んだりのまなかったりすると、本当に便が出なくなったら、下剤を飲んでも出なくなってしまいます。先ほどもお話ししたように、どんな下剤も便の中に水分を残して、便が柔らかくなるようにするのが下剤です。一端硬くなってしまった便を下剤を飲んで柔らかくすることはできません。一端硬くなった便を柔らかくする下剤はありません。下剤はあくまでも硬くならないように柔らかくするお薬です。
便がでないから下剤を飲んで出す。また便が出ないから飲んで出す。と言ったように飲んだりのまなかったりすると、本当に便が出なくなったら、下剤を飲んでも出なくなってしまいます。先ほどもお話ししたように、どんな下剤も便の中に水分を残して、便が柔らかくなるようにするのが下剤です。一端硬くなってしまった便を下剤を飲んで柔らかくすることはできません。一端硬くなった便を柔らかくする下剤はありません。下剤はあくまでも硬くならないように柔らかくするお薬です。
ですから具合よく便が出てる間はしっかり飲んで便秘を治していく必要があります。毎日飲んでいて、便が緩く、下痢状になってきたときに、便秘が治ってきたということで少しづつ下剤を減らしていくことが大切です。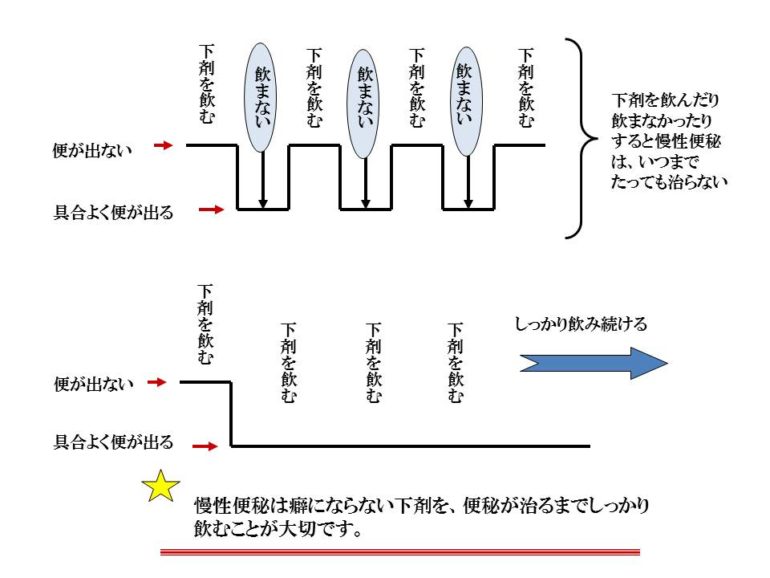
緩下剤の飲み方Part2

前回、緩下剤の種類に関してお話ししました。今回は渡邉医院での緩下剤での便秘の治療に関してお話しします。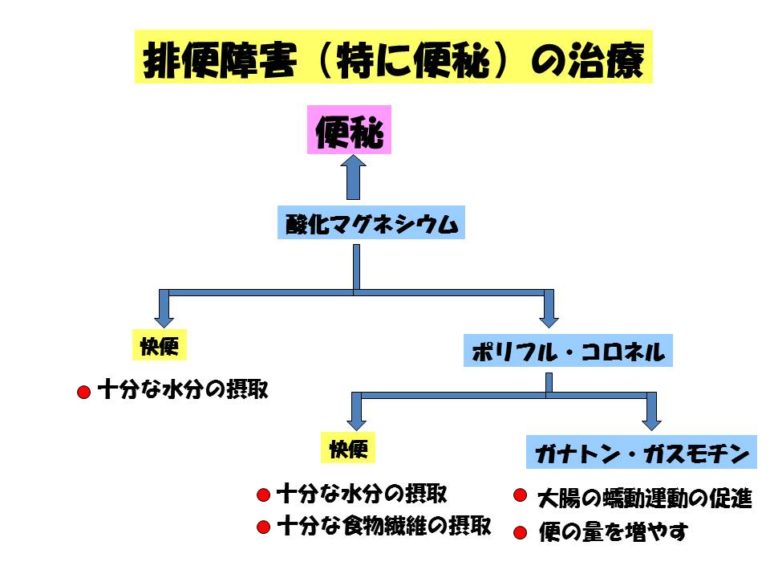 便が硬くてコロコロの便が出る人は、便の中に含まれる水分が足らないということなので、まずは酸化マグネシウムを飲んでもらっています。
便が硬くてコロコロの便が出る人は、便の中に含まれる水分が足らないということなので、まずは酸化マグネシウムを飲んでもらっています。
酸化マグネシウムは、便の中に水分を含ませてくれることでけをする緩下剤です。おなかを刺激して出す下剤ではないので、お腹が痛くなったり、くせになったりはしません。酸化マグネシウムで具合よく便が出る人は、便のもとになる繊維は十分にとっていて、大腸はちゃんと動いていて、ただ便のなかにいく水分の量が少ないということです。したがって酸化マグネシウムで気持ち良く便が出る人は、十分に水分を摂ることで、便秘が治っていくということです。ただ、便秘の程度で酸化マグネシウムを飲む量は違ってきます。便秘の人が、みんな同じ量の酸化マグネシウムを飲んで、みんながみんな同じように便秘が治っていくということはありません。1日に何g飲んだら具合よく出るかを見つけてそれを続け、具合よく便が出るようにして、さらに水分を摂っていくことで便秘は治っていきます。例えば1日に3g飲んで具合よく出る人がいたとします。便に行くお水が10あって柔らかいとします。便に行くお水が7で、3足らないから便が硬い。3足らない分を3gが補って7+3=10で柔らかく、具合よく便が出ます。十分水分を摂ることができ、便に行くお水が8になったとします。そうすると、8+3=11で水分が多くなって下痢になります。そうしたら酸化マグネシウムの量を減らし、2gにすることで、8+2=10で柔らかくなります。そういったことを繰り返していくことで、便に行くお水が10になれば、酸化マグネシウムを飲まなくてすむようになって、便秘が治ったということです。
でも酸化マグネシウムでは便は柔らかくなるが、1日も少しづつ何回も出るという人がいます。この人は、便の量が少ないことが原因であることがあります。こういった場合は、コロネルやポリフルを飲んでもらいます。ポリフルやコロネルは言ってみれば合成の食物繊維と考えてもらえばいいと思います。食物繊維を補い、そこに水分が十分に行くことで、量のある良い便になって、便が具合よく出るようになります。この場合は、海藻類やきのこ類など、食物繊維をとることで、具合よく出るようになります。
こういった具合に、便の量を増やして、程よく水分を補うことで、便そのものが大腸を刺激して、大腸の動きをよくしてくれますが、それでも大腸の動きが悪くて便が出にくいという場合は、蠕動をよくするガナトンやガスモチン。また大腸を刺激するラキソベロンなどの大腸刺激性の下剤を内服してもらっています。
なかなか食事や水分をとるといったことでは、気持ちよく便が出ないことが多いです。まずはお薬の力をかりて、気持ちよく便が出るようにしながら、水分や食物繊維をとってお薬を減らしていけばいいと思います。
どうしても便秘を治す際にあせってしまう方が多いです。便が出ないということに焦る。また下剤を飲み始めると、早く下剤を飲まないようにしなければと焦ってします。便秘は焦らずじっくり治す気持ちで治していくと、意外と早く治っていきます。焦りは禁物です。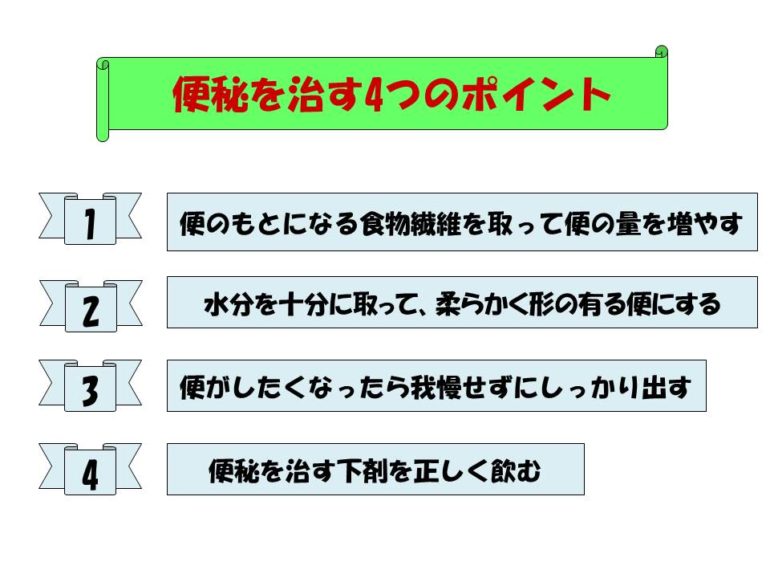
緩下剤の飲み方Part1

これまで、快便のの秘訣に関して4回にわけてお話ししてきました。今回からは、便秘に対して緩下剤の内服の仕方に関してお話ししていきたいと思います。
快便になるには、1)便の中に十分な水分が含まれること。2)便のもとになる食物繊維をとり、便の量を増やすこと。3)大腸が具合よく動くこと。この三つが必要であることをお話ししました。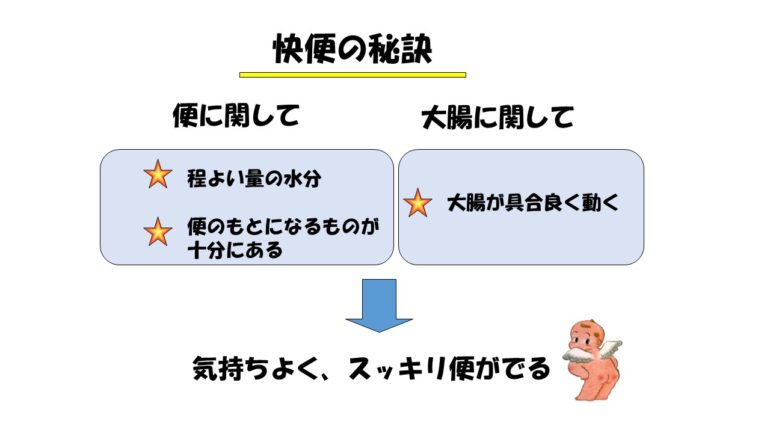
水分では、便の中の水分量が70%だとコロコロのカチカチ。90%で下痢。一日に約2L の水分が体の外に出てしまうので、最低限1日に2Lの水分を取る必要があります。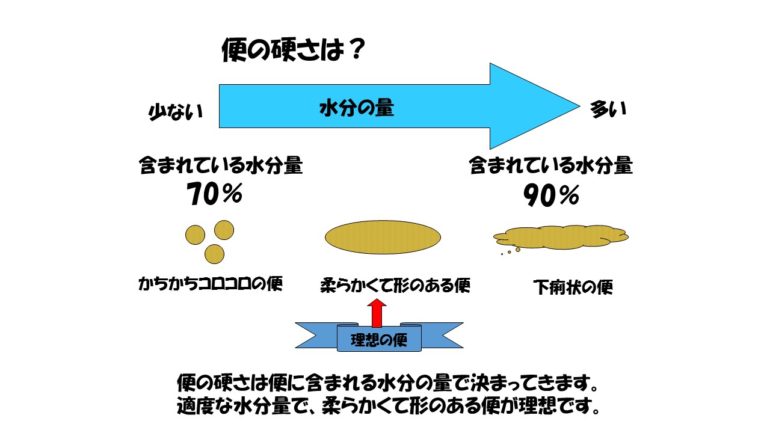
便の量では、食物繊維は1日に25g程度を摂りたいです。また大腸の動きは、便の量が増えることで、便そのものが大腸を刺激して動かしてくれます。
今回はそのそれぞれに対応する緩下剤などをお話しします。 まずは、水分に関してです。1日に汗とか尿とか便などによって約2Lの水分が体の外に出ていきます。したがって、1日に最低2L以上の水分を摂ることが必要です。ただ、2Lお水を飲むのではなく、食事の中にも水分が含まれています。ご飯が美味しく食べれるだけで、1日の1~1.5Lの水分を摂ることができます。ですから、食事以外で1L 程度の水分を摂ることが必要になります。
まずは、水分に関してです。1日に汗とか尿とか便などによって約2Lの水分が体の外に出ていきます。したがって、1日に最低2L以上の水分を摂ることが必要です。ただ、2Lお水を飲むのではなく、食事の中にも水分が含まれています。ご飯が美味しく食べれるだけで、1日の1~1.5Lの水分を摂ることができます。ですから、食事以外で1L 程度の水分を摂ることが必要になります。
さて、この便の中に水分を補ってくれるお薬が、酸化マグネシウムです。お薬の名前としては、酸化マグネシウム、カマグ、マグミット、マグラックスなどがあります。粉のお薬だったり、錠剤だったりします。粉のお薬でしたら、一袋に入っている酸化マグネシウムの量が違っていたり、錠剤でも1錠に含まれている量が違います。1日に何グラム飲んだら具合よくでるかを調整する必要があります。
ただ、大腸を刺激する下剤ではないので、お腹が痛くなったり、くせになったりしません。
次に便の量を増やすには、食物繊維を摂ることが大切です。1日にとる食物繊維の量は約25gと言われています。なかなか自分では1日何gの食物繊維を摂っているかわかりません。最近では、柔らかくて消化の良いものが多く、1日に10g程度になっている方もいるようです。生野菜は量があっても繊維の量としては多く摂れません。海藻類やきのこ類などが便の量を増やしてくれます。この便の量を増やすお薬が、ポリフルやコロネルです。これらのお薬は、飲むと体に吸収することなく、便として出てくるだけです。お薬を飲んで便として出てくるまでにポリフルやコロネルは水分を吸収して、コロコロの便の人は水分を吸収して柔らかく量のある便にしてくれます。反対に下痢の人は、下痢のの方の水分を吸収して柔らかく形のある便にしてくれます。したがって便秘の人も下痢の人もどちらの人にも効くというお薬です。似たようなものに、寒天があります。寒天も水分を吸収して便の量を増やしてくれます。
最後に大腸の動きを良くすることに関してです。大腸の動きを良くするには、便の量を増やすことが一番ですが、大腸の蠕動を良くするお薬に、ガナトンやガスモチンがあります。
よく「下剤はくせになる。」と言われますが、この下剤はセンナなどの大腸を刺激して出す下剤です。大腸を刺激する下剤は、刺激になれ、段々下剤の量が増えていってしまうことがあります。1錠が2錠、2錠が3錠へと。このことは便秘が頑固な便秘になってしまうということです。
こういったセンナ、アロエ、大黄などの大腸を刺激する下剤は、「便秘を治す。」というよりは、「便を出す。」のが目的です、ですからこういった下剤を飲むと、お腹が痛くなったり下痢することもあります。こういった下剤は、便秘という病気を治す下剤ではなく、便を出すための下剤だと思ってください。次回はこういった下剤の飲み方などについてお話ししたいと思います。
快便の秘訣Part4

今回で快便の秘訣は4回目、Part4になります。
今回は、排便の際に具合よく便が出るための直腸肛門の大事な動きについてお話しします。
以前、和式のトイレがいいか、様式のトイレがいいかというお話をしました。この時に直腸肛門角といって、直腸と肛門とがつくる角度が排便に大切だとお話ししました。このことについてもう少し詳しくお話しします。
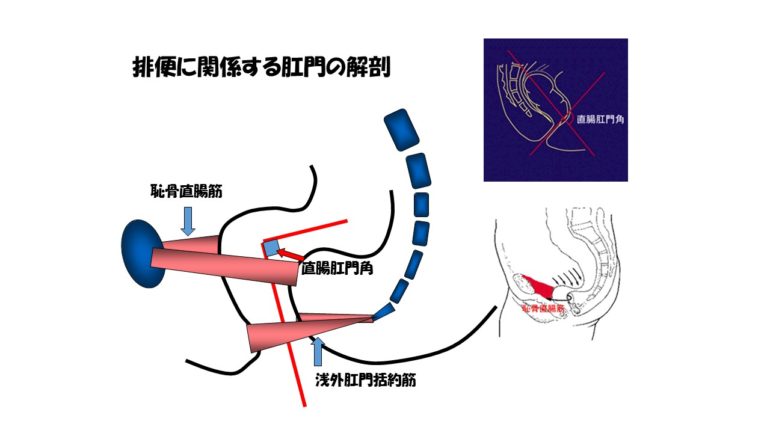 前回までの快便の秘訣でお話ししてきましたが、直腸は便があってはいけないところです。直腸と肛門とで便を出すところです。この図に示すように、直腸には、浅外肛門括約筋と恥骨直腸筋という筋肉があってこのそれぞれの筋肉が締まっていることで、直腸に便が来ないようになっています。よく肛門の内肛門括約筋が便を出ないようにしていると勘違いしてられる方がいます。内肛門括約筋は、直腸に便が来たら、便が出やすいように緩んでくれる筋肉です。直腸に便が来て、内肛門括約筋が緩むことで、腹圧をかけたら便が出るようになっています。したがって、内肛門括約筋は自分の意志にかかわらず、かってに脳が命令して緩んでくれる筋肉です。でも便がしたくなってすぐに出てしまうと困るので、直ぐに出ないように我慢する筋肉が外肛門括約筋です。内肛門括約筋の外側に外肛門括約筋があって、この括約筋は自分の意志で絞めることができ、我慢することができます。直腸に便が来たら、脳が命令して内肛門括約筋を緩める。外肛門括約筋を自分の意志で絞めて我慢してトイレに行って腹圧をかけると便が出る。といった具合です。
前回までの快便の秘訣でお話ししてきましたが、直腸は便があってはいけないところです。直腸と肛門とで便を出すところです。この図に示すように、直腸には、浅外肛門括約筋と恥骨直腸筋という筋肉があってこのそれぞれの筋肉が締まっていることで、直腸に便が来ないようになっています。よく肛門の内肛門括約筋が便を出ないようにしていると勘違いしてられる方がいます。内肛門括約筋は、直腸に便が来たら、便が出やすいように緩んでくれる筋肉です。直腸に便が来て、内肛門括約筋が緩むことで、腹圧をかけたら便が出るようになっています。したがって、内肛門括約筋は自分の意志にかかわらず、かってに脳が命令して緩んでくれる筋肉です。でも便がしたくなってすぐに出てしまうと困るので、直ぐに出ないように我慢する筋肉が外肛門括約筋です。内肛門括約筋の外側に外肛門括約筋があって、この括約筋は自分の意志で絞めることができ、我慢することができます。直腸に便が来たら、脳が命令して内肛門括約筋を緩める。外肛門括約筋を自分の意志で絞めて我慢してトイレに行って腹圧をかけると便が出る。といった具合です。
ですから、直腸に便が残ったままになっていると、どうしても肛門は便が出るように括約筋は緩んでいるので、あとから便が出てきたり、下着が汚れたりします。中には「自分の知らないうちに便が出てしまっている。」ということでとても悩んでおられる方がいます。こういった場合の多くの原因は直腸に便が残ったままになっていることが原因です。
さて、便はどのように具合よく出るかですが、
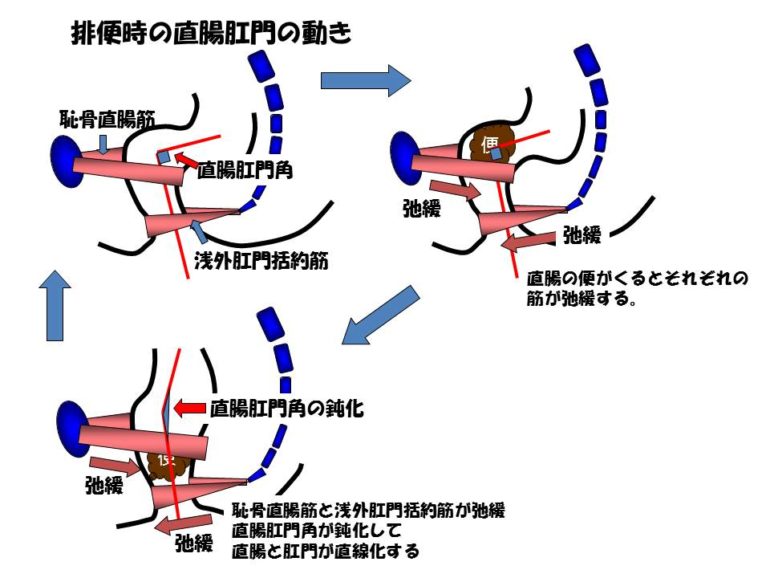 便は直腸より奥に待機しています。直腸に便がない時は、浅外肛門括約筋と恥骨直腸筋が収縮していて直腸と肛門との角度、直腸肛門角が鋭角になっていて、直腸に便が来ないようにしています。直腸より奥にある便は、大腸がグルグルグルと3回蠕動することで、直腸に便が下りてきます。そうすると、恥骨直腸筋と浅外肛門括約筋が弛緩して、緩んで直腸と肛門との角度が鈍化して直線化します。そして内肛門括約筋の緊張がとれ、便を出す準備が整い、腹圧をかけると便が出る。直腸の便がスッキリ出てしまうと、内肛門括約筋は締まる、浅外肛門括約筋、恥骨直腸筋が収縮して、直腸肛門角を鋭角にして電が直腸に来ないようにしてくれます。こういった一連の筋肉の動きで、便が具合よく出てくれます。
便は直腸より奥に待機しています。直腸に便がない時は、浅外肛門括約筋と恥骨直腸筋が収縮していて直腸と肛門との角度、直腸肛門角が鋭角になっていて、直腸に便が来ないようにしています。直腸より奥にある便は、大腸がグルグルグルと3回蠕動することで、直腸に便が下りてきます。そうすると、恥骨直腸筋と浅外肛門括約筋が弛緩して、緩んで直腸と肛門との角度が鈍化して直線化します。そして内肛門括約筋の緊張がとれ、便を出す準備が整い、腹圧をかけると便が出る。直腸の便がスッキリ出てしまうと、内肛門括約筋は締まる、浅外肛門括約筋、恥骨直腸筋が収縮して、直腸肛門角を鋭角にして電が直腸に来ないようにしてくれます。こういった一連の筋肉の動きで、便が具合よく出てくれます。
スッキリ便が出ず、直腸に便が残っていると、それぞれ3つの筋肉が弛緩して、緩んでいるので、いつの間にか便がでて、「肛門のしまりが悪くなった。」「勝手に便が出るようになった。」ということになってしまいます。直腸に来た便をスッキリ出すということが大切になってきます。
次回は緩下剤の飲み方などをお話ししようと思います。
「和風ロールキャベツ」のレシピを紹介します。

今回は「和風ロールキャベツ」のレシピを紹介します。
最近、患者さんから、朝とれたてのキャベツをいただきました。みずみずしいキャベツで、そのままでも甘く美味しそうでした。スタッフみんなでいただきました。感謝です。
キャベツはそのままでも美味しいですが、焼くとキャベツの甘みが増すような気がして、私は好きです。キャベツ、いろんな食べ方があると思いますが、キャベツの料理はと言って一番最初に思い浮かぶのは、私はロールキャベツです。野菜シチューのなかに入ったロールキャベツ、クリームシチューの中のロールキャベツ。いろいろバリエーションがあると思います。
今回は、和風のロールキャベツのレシピを紹介します。
「和風ロールキャベツ」
|
材料(2人分) 1人分:232kcal 食物繊維 3.5g キャベツ 1玉 |
|
作り方 ① しいたけ、にんじんはみじん切りにし、炒めて冷ましておく。 |
管理栄養士さんから一言。
- ○栄養メモ○●
野菜には便通を良くする食物繊維が多く含まれています。たっぷりの野菜をとる
コツは、加熱してかさを減らすこと、メインのおかずに野菜を使うことです。
煮込み料理や鍋物はオススメの調理法!ぜひお試しください♪
快便の秘訣Part3

今回は快便の秘訣Part3です。
良く「便は頑張って出してもいですか?」と聞かれることがあります。私はその質問に対して「いいですよ。」と答えています。とりあえず、直腸に便が残っていてはだめで、直腸はいつも空にしておくことが必要です。前回お話したように、空っぽの直腸に便が来ることで便意をもよおしてきます。直腸に便が残ったままになっていると、直腸に便があっても便がしたいという感覚が鈍くなって、直腸で頑固な便秘になってしまいます。ですから、直腸にきた便はどんなことがあっても出しておく必要があります。
直腸にきた便の硬さ柔らかさで、便を出すときの力み具合はきまります。
便はどのように出てくるかですが、空っぽな直腸に便がくることで、便がしたいという便意を感じます。そうすると、頭が命令して内肛門括約筋の緊張をとって、緩めます。そして腹圧をかけて力むと便は出てきます。直腸の便がすべて出てしまうと、また内肛門括約筋がしまっていきます。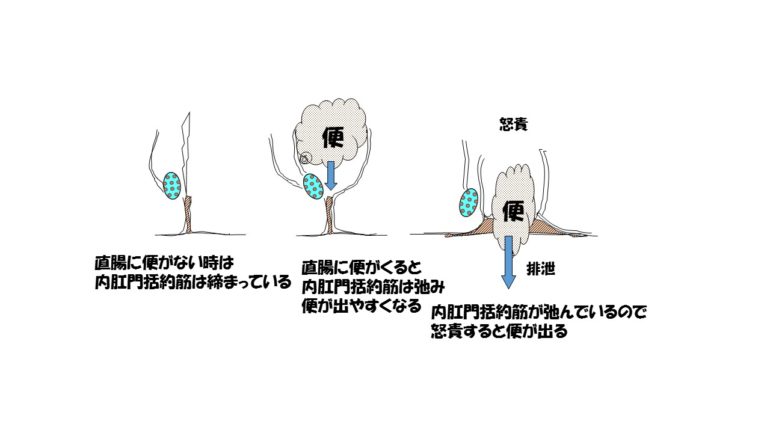
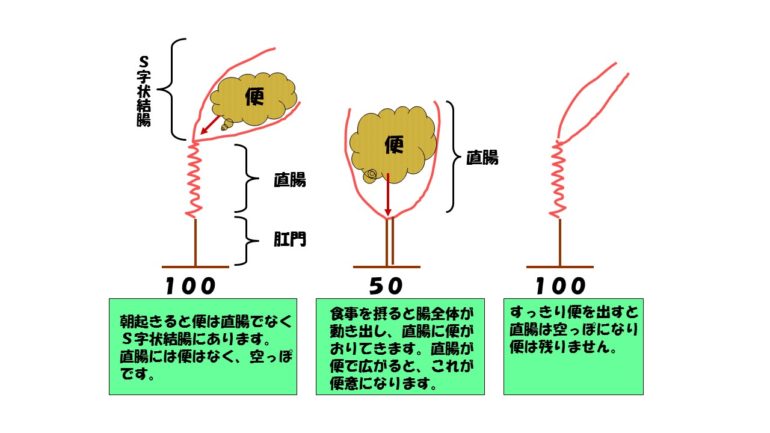 さて、直腸に便がない時、内肛門括約筋が100でしまっていたとします、直腸にべんがきたら頭が命令して内肛門括約筋が50まで緩んだとします。そうした場合、直腸にきた便の硬さが柔らかければ50以上の腹圧をかけてあげれば便はでてきます。直腸にきた便が硬いと50以上の腹圧をかけてもでてきません。反対に直腸にきた便が下痢だったとしたら、内肛門括約筋は緩んでいるので、待ったなしにでてしまいます。したがって直腸にきた便の硬さ柔らかさで力み具合は決まってきます。
さて、直腸に便がない時、内肛門括約筋が100でしまっていたとします、直腸にべんがきたら頭が命令して内肛門括約筋が50まで緩んだとします。そうした場合、直腸にきた便の硬さが柔らかければ50以上の腹圧をかけてあげれば便はでてきます。直腸にきた便が硬いと50以上の腹圧をかけてもでてきません。反対に直腸にきた便が下痢だったとしたら、内肛門括約筋は緩んでいるので、待ったなしにでてしまいます。したがって直腸にきた便の硬さ柔らかさで力み具合は決まってきます。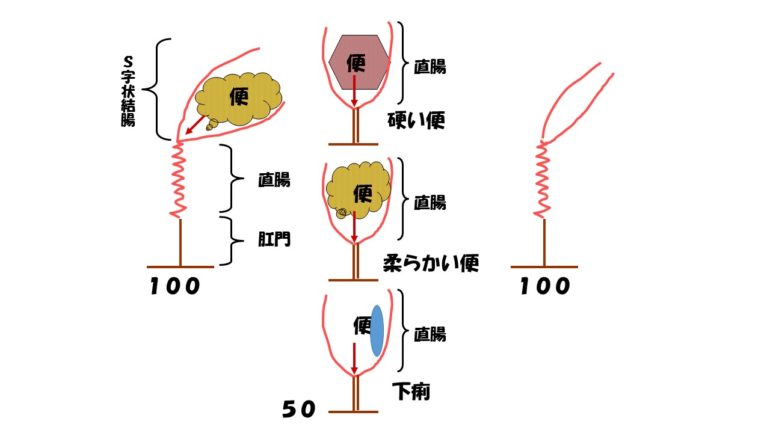
ですから、「便は頑張ってだしてもいいですか?」の質問に対しては、「頑張ってだしていいですよ。」さらに、「便をだすときの頑張り具合は、直腸にきいた便の硬さで決まりますよ。直腸にきた便が柔らかくていい便だと頑張らなくてもでます。頑張らないとでないときは、直腸にきた便が硬いからです。緩下剤を飲んで柔らかくでるようにしましょう。」と答えます。さらに、「でも直腸にきた便はだしてしまわないと、直腸で水分がさらに吸収されて、直腸でカチカチの硬い便になってしまいます。しっかり力んでだしてしまいましょう。そして次の日の便を柔らかくでるようにしていきましょう。」と答えています。
さて、直腸に便がなくても排便後便が残ったような感覚をおぼえることがあります。それは、内痔核がある場合です。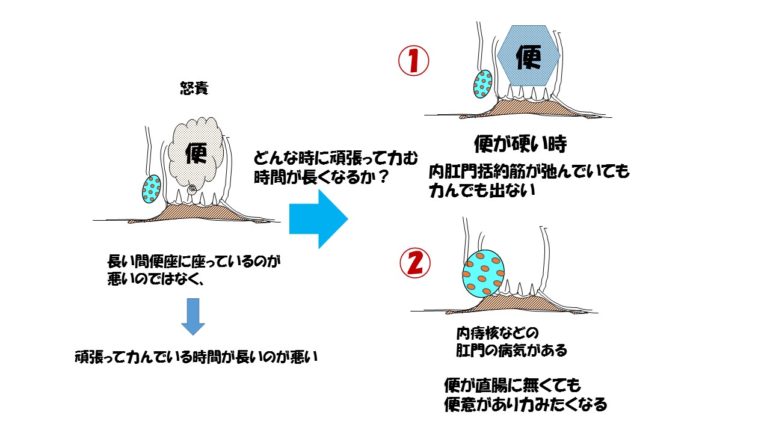 内痔核があると、排便後も残った感じがして、頑張りたくなることがあります。内痔核は頑張って頑張って便がでないときに症状は強くなってしまいます。
内痔核があると、排便後も残った感じがして、頑張りたくなることがあります。内痔核は頑張って頑張って便がでないときに症状は強くなってしまいます。
さて、こんな時はどう対処したらいいかですが、直腸に便がくると内肛門括約筋は緩んでくれます。腹圧をかけて便がでた後は、また内肛門括約筋はしまります。もし、排便後にまだ直腸に便が残っていたならば、内肛門括約筋は緩んでいるので、さっき力んだ時と同じ腹圧をかければ便はでるはずです。直腸に便が残っていなければ、内肛門括約筋はしまっているので、さっきと同じぐらい力んでも便はでてきません。ですから、便がでた後残った感じがあって、さっきと同じぐらい力んでも便がでなかったら、出し切ってしまおうと頑張り続けず、そこで一度あきらめることも必要かなと思います。なかなか難しいですが、頑張って頑張って便がでないときが一番お尻の具合が悪くなります。便秘の人は、頑張らなくてもスムーズに便がでるように、緩下剤等を使って便の調整をしていきましょう。
快便の秘訣Part2

今回は、前回に引き続いて快便の秘訣Part2をお話しします。
今回は、快便を得るには便のもとになる食物繊維が十分にあって、便の量が十分にある必要があることについてお話します。 快便を得るには、便に関しては便の中に程よく水分があり、そして便のもとになる食物繊維が十分にあり、便の量が十分にあることが必要です。
快便を得るには、便に関しては便の中に程よく水分があり、そして便のもとになる食物繊維が十分にあり、便の量が十分にあることが必要です。
では、どうして便の量を増やすことが大事なのでしょうか。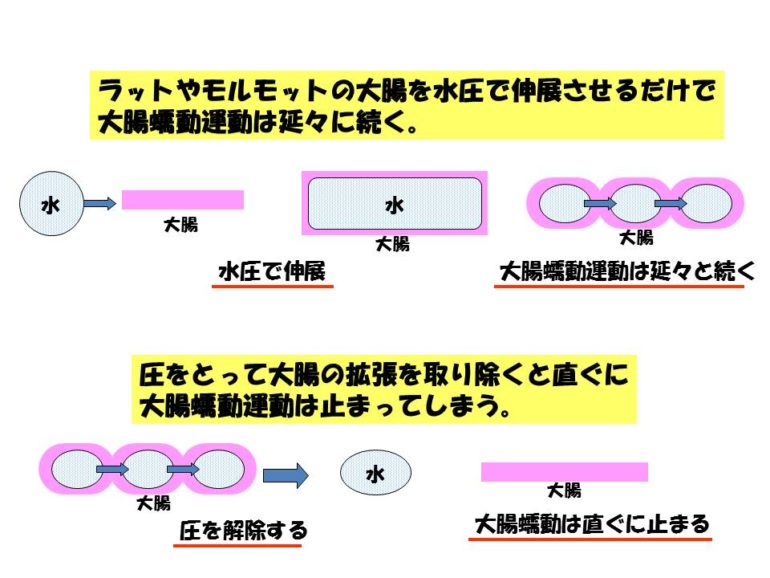 便の量を増やすことで、大腸の蠕動運動が活発になる実験があります。この図にあるように、ラットやモルモットの大腸を進展させることで大腸の蠕動運動が延々と続き、圧をとって大腸の拡張を取り除くと直ぐに大腸の蠕動運動は止まってしまう。こんな実験があります。
便の量を増やすことで、大腸の蠕動運動が活発になる実験があります。この図にあるように、ラットやモルモットの大腸を進展させることで大腸の蠕動運動が延々と続き、圧をとって大腸の拡張を取り除くと直ぐに大腸の蠕動運動は止まってしまう。こんな実験があります。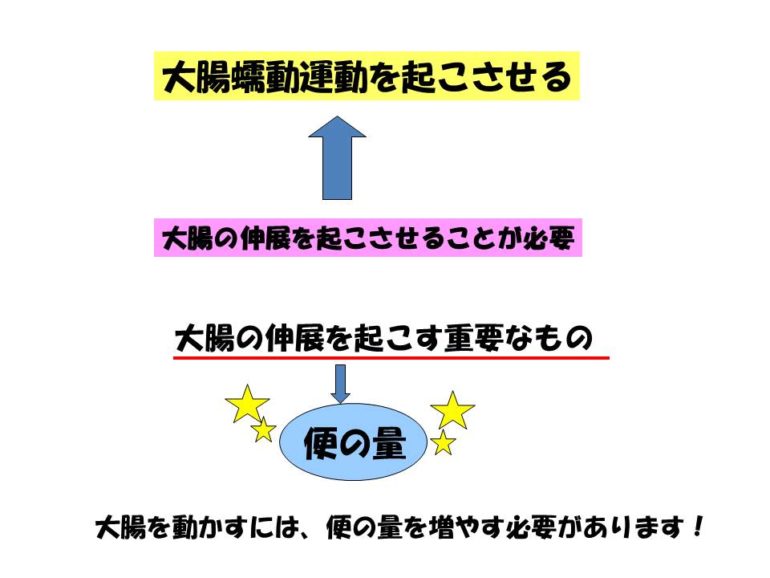 このように、便の量を増やして大腸の進展を起こすことで、大腸の蠕動運動は活発になります。大腸の中に便が少しだと、大腸は動きにくく、便の量がしっかりあることで便そのものが大腸の動きを良くしてくれるということです。
このように、便の量を増やして大腸の進展を起こすことで、大腸の蠕動運動は活発になります。大腸の中に便が少しだと、大腸は動きにくく、便の量がしっかりあることで便そのものが大腸の動きを良くしてくれるということです。
では、便の量を増やすにはどうしたらいいでしょうか。
 便の量を増やすにはやはり食物繊維の摂取量を増やすことが必要です。時々、便秘を治すには消化の良いものを食べるといいと思っている人がいます。これは逆です。消化され吸収され便の量が少なくなると大腸の蠕動は悪くなり、快便は得られません。柔らかくて消化の良いものをいくら沢山食べても快便は得られないということです。やはり消化も吸収もされずに便のもとになる食物繊維を十分にとることが必要になります。食物繊維の摂取量の状況ですが、1940年台は食物繊維の摂取量は1日に27gでした。現在では食物繊維の摂取量は1日に10g以下に減少してしまっているとのことです。この原因としては、食生活の欧米化、肉や乳製品の摂取量が増えたり、雑穀や玄米だったのが精米をとるようになったことも一因といわれています。
便の量を増やすにはやはり食物繊維の摂取量を増やすことが必要です。時々、便秘を治すには消化の良いものを食べるといいと思っている人がいます。これは逆です。消化され吸収され便の量が少なくなると大腸の蠕動は悪くなり、快便は得られません。柔らかくて消化の良いものをいくら沢山食べても快便は得られないということです。やはり消化も吸収もされずに便のもとになる食物繊維を十分にとることが必要になります。食物繊維の摂取量の状況ですが、1940年台は食物繊維の摂取量は1日に27gでした。現在では食物繊維の摂取量は1日に10g以下に減少してしまっているとのことです。この原因としては、食生活の欧米化、肉や乳製品の摂取量が増えたり、雑穀や玄米だったのが精米をとるようになったことも一因といわれています。
食物繊維をとるときに、「私は生野菜のサラダをとっているから、十分食物繊維をとっている。」という人がいますが、生野菜は量はあっても食物繊維の量としてはあまり摂れません。海藻類やきのこ類の方が繊維の量としては多く撮れます。便の量を増やすという意味では、生野菜のサラダよりは、海藻ときのこのサラダの方が繊維の量は十分にとることはできます。
このように快便を得るためには、便に関しては十分な食物繊維を摂って、そこに程よい水分を取ることで柔らかくて形のある、そして量のある便となって快便を得ることができます。
快便の秘訣Part1

肛門の病気にならないようにするには、気持ちよく便が出ることが大切です。よく、刺激物が良くないとか、アルコールが良くないなどと言われていますが、でも一番の原因は便を出すときにグッと頑張っている時間が長いことだと思います。
頑張っている時間が長くなく、スムーズに便が出ることが大切です。
今回は、快便の秘訣Part1をお話します。
 快便の秘訣として、便に関しては、①便に程よい水分が含まれていること。②便のもとになる食物繊維があり、便の量があること。大腸に関しては、③大腸が具合よく動くこと。この三つがそろって気持ちよく便が出ます。
快便の秘訣として、便に関しては、①便に程よい水分が含まれていること。②便のもとになる食物繊維があり、便の量があること。大腸に関しては、③大腸が具合よく動くこと。この三つがそろって気持ちよく便が出ます。
今日はその中の、①の便の中の水分に関してお話したいと思います。
 便は柔らかすぎてもすっきりでません。ある程度の硬さがあるが柔らかい。便の中の水分の量で便の硬さ柔らかさはきまります。
便は柔らかすぎてもすっきりでません。ある程度の硬さがあるが柔らかい。便の中の水分の量で便の硬さ柔らかさはきまります。
 便の中に含まれる水分が70%になると、もうカチカチの硬い便になってしまいます。反対に、便の中の水分が90%になると、水のような下痢になります。たかが20%ですが、カチカチの硬い便から水様の下痢になります。水分は1日に便や尿、そして汗などで約2Lの水分が体の外に出ます。したがって最低1日に2Lの水分を摂らなければなりません。でも2L飲むわけではありません。食事の中にも水分は含まれています。美味しく食事が摂れていると、食事を摂るだけで約1~1.5Lの水分を摂ることができます。でも足らないので、食事以外に約1Lの水分を摂る必要があります。でもこれも飲むだけでなく、果物を摂っても水分は摂ることができます。食事以外で1L水分が最低ほしいです。ただ、夏の暑い時期は汗などで、普段以上に水分が出ていきます。また、寒い時期も乾燥しているので夏と同じぐらい水分が出ていきます。夏だけでなく寒い時期も十分に水分を補う必要があります。
便の中に含まれる水分が70%になると、もうカチカチの硬い便になってしまいます。反対に、便の中の水分が90%になると、水のような下痢になります。たかが20%ですが、カチカチの硬い便から水様の下痢になります。水分は1日に便や尿、そして汗などで約2Lの水分が体の外に出ます。したがって最低1日に2Lの水分を摂らなければなりません。でも2L飲むわけではありません。食事の中にも水分は含まれています。美味しく食事が摂れていると、食事を摂るだけで約1~1.5Lの水分を摂ることができます。でも足らないので、食事以外に約1Lの水分を摂る必要があります。でもこれも飲むだけでなく、果物を摂っても水分は摂ることができます。食事以外で1L水分が最低ほしいです。ただ、夏の暑い時期は汗などで、普段以上に水分が出ていきます。また、寒い時期も乾燥しているので夏と同じぐらい水分が出ていきます。夏だけでなく寒い時期も十分に水分を補う必要があります。
さて、便はどこで硬くなっていくのでしょう。
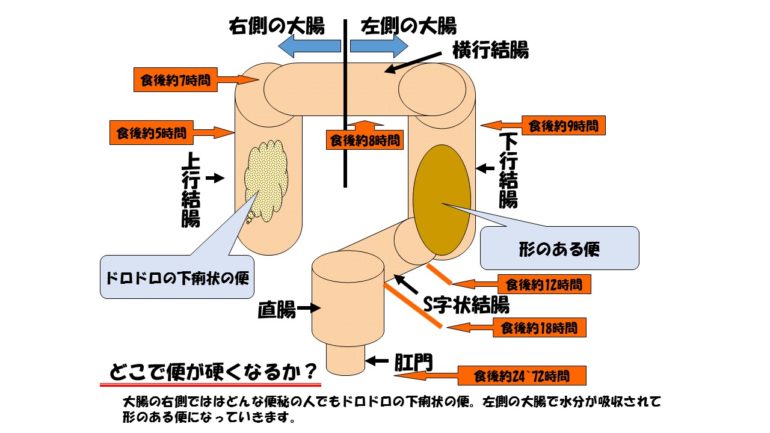 大腸は、上に行く大腸(上行結腸)、横にいく大腸(横行結腸)、下に行く大腸(下行結腸)、S字状結腸、そして直腸となります。便は上行結腸ではまだドロドロの下痢状の便です。これは摂った水分はまずは大腸まで来ます。どんなに硬い便が出る人でも、上行結腸ではまだ下痢状の便です。大腸を横行結腸、下行結腸、S字状結腸に進むにつれて、大腸から水分が吸収されて硬くなって行きます。食べたものが消化され吸収され便になるには早くて12時間、ゆっくりで3日です。ですから毎日便を出さなければならないわけではありませんが、3日までにはすっきり便が出る必要があります。
大腸は、上に行く大腸(上行結腸)、横にいく大腸(横行結腸)、下に行く大腸(下行結腸)、S字状結腸、そして直腸となります。便は上行結腸ではまだドロドロの下痢状の便です。これは摂った水分はまずは大腸まで来ます。どんなに硬い便が出る人でも、上行結腸ではまだ下痢状の便です。大腸を横行結腸、下行結腸、S字状結腸に進むにつれて、大腸から水分が吸収されて硬くなって行きます。食べたものが消化され吸収され便になるには早くて12時間、ゆっくりで3日です。ですから毎日便を出さなければならないわけではありませんが、3日までにはすっきり便が出る必要があります。
このように、ドロドロだった便は大腸を通過していく間に形になっていきます。
さて、便が出るときはどのようにでるのでしょうか。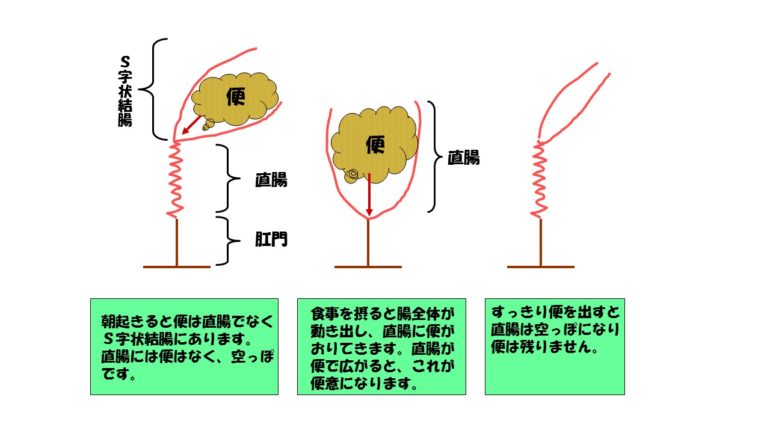
便はまずは直腸より奥で待機しています。直腸に便があってはいけません。直腸と肛門とで便を出すところです。
直腸より奥に待機していた便は、おなかがグルグルグルと動くこと、蠕動することで初めて直腸に便が来ます。何もない直腸に便が来ることで、便がしたいなという便意がおきます。そうすると、頭が命令して便が出やすいように肛門の筋肉(内肛門括約筋)の緊張をとってくれます。肛門の緊張がとれ、腹圧をかけることで便がでます。直腸の中の便がすべてすっきりでるとまた肛門の筋肉(内肛門括約筋)はしまります。このように、柔らかい便が直腸にきて、もよおしたときに我慢せずに腹圧をかけるとすっきいり便が出ます。この時に便がしたいのに我慢すると便は硬くなってしまいます。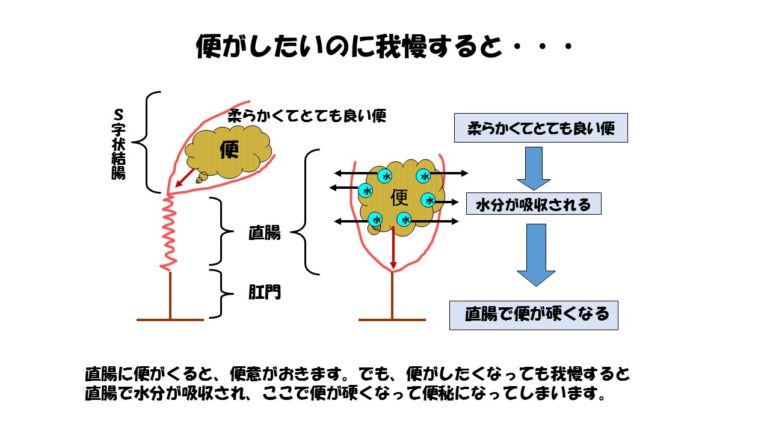
直腸に便が残ったままになっていると、直腸の粘膜から水分が吸収され、硬くなってしまいます。便が硬くなってしまうと、いくら頑張っても便がでてくれません。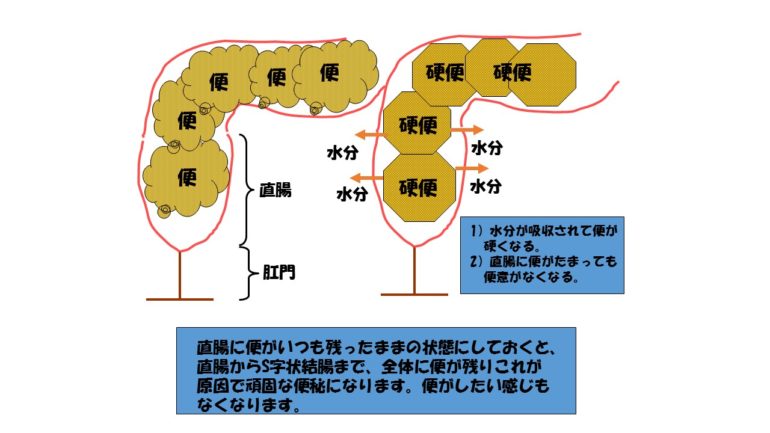
それどころか、水分が吸収され便が硬くなって便が詰まってしまいます。いったん硬くなった便を柔らかくしてくれる飲み薬はありません。便秘のお薬はどんなお薬も便が硬くならないように、柔らかくしてくれるだけです。また硬い便が直腸につまった状態で浣腸しても、浣腸の液だけがでて、便はでてくれません。少ししんどいのですが、硬くなった便を崩して、柔らかくしてから浣腸することで便はでてくれます。便が詰まってしまうととてもつらいです。
ですから、便がいきたくなったら、我慢することなくすっき出してしまうことが大切です。
快便の秘訣その一は、水分を十分にとって、便がいきたくなったら、我慢することなくすっきり出すことです。
次回は、便の量を増やすことの大切さをお話したいと思います。
肛門周囲膿瘍344例の分離菌及び抗生剤の感受性の検討。

今回は、肛門周囲膿瘍344例の原因となった細菌と抗生剤の感受性について以前に検討した論文を紹介します。
肛門周囲膿瘍は肛門小窩に細菌感染を起こして膿瘍形成をする病気です。肛門周囲膿瘍に対してはまずは早急に外科的に切開排膿することが大切です。それと同時に原因となった細菌に感受性のある抗生剤を適切に使用することが必要になってきます。今回はその原因となった細菌の種類や感染の形式。またその原因菌に対しての抗生剤の感受性を検討した論文です。
原因菌の多くは大腸菌などのグラム陰性桿菌である腸内細菌が多く、セフェム系の抗生剤が感受性があります。ただ、肛門の深い部分に広がっていく肛門周囲膿瘍には嫌気性菌の感染が比較的多く認めます。この嫌気性菌にはセフェム系の抗生剤は感受性が低いです。嫌気性菌にはテトラサイクリン系の抗生剤が感受性が高いです。またニューキノロン系の抗菌剤も有効だと思いますが、原因菌となる大腸菌の中にはニューキノロン系に耐性の菌もあります。
肛門周囲膿瘍の広がり具合、表面に広がっているのか、深部に広がっていくのかなど診断しながら、原因菌を予想して、適切な抗生剤を使用していく必要があります。
今回の論文がその参考になればいいなと思います。
少し古い論文で、その当時のパワーポインとを開くことができなかったので、文章だけになってしまいました。
論文
はじめに
肛門周囲膿瘍の治療は、切開排膿や根治術が最優先される。また、適切な抗生剤の投与も必要である。今回我々は、肛門周囲膿瘍からの分離菌及び抗生剤の感受性を検討した。
対象と方法
対象は、H7年11月からH16年6月までに細菌学的検討を行った肛門周囲膿瘍344例(男性321例、女性23例、平均年令42.4才)とした。
採取した検体から分離された菌について分離菌の種類、分離状況、抗生剤の感受性について検討した。
抗生剤は、第1世代セフェム系セファレキシン(CEX)、第2世代セフェム系セフォチアムヘキセル(CTM-HE)、マクロライド系ロキタマイシン(RKM)、テトラサイクリン系ミノサイクリン(MINO)の4種類について検討した。
結果
344例の肛門周囲膿瘍から562株の細菌が分離された。分離菌数が1種類が174例、2種類が121例、3種類が41例、4種類が6例、5種類が2例であった。
分離された562株のうち、グラム陰性桿菌が388株(69.0%)と最も多く、好気性菌はEscherichia coliが212株(37.7%)、Klebsiella属が59株(10.5%)であった。嫌気性菌はBacteroides属が64株(11.0%)であった。グラム陽性球菌は125株(22.2%)で、Streputococcus属が74株(13.2%)と最も多かった。これら4種類で全体の72.4%を占めた。
感染状況は、単独感染が174例(50.6%)、混合感染は170例(49.4%)であった。単独感染では好気性菌が158例(90.8%)に対し、嫌気性菌は16例(9.2%)であった。混合感染では好気性菌のみの混合感染が90例(52.9%)に対し、嫌気性菌が関与する混合感染は80例(47.1%)と嫌気性菌の関与する割合が多くなった。
嫌気性菌は、単独感染は9.2%であるのに対し、2種類混合感染では56.1%、3種類以上混合感染では61.2%と菌種が増えるほど有意に分離される割合が増加した。Escherichia coliとの混合感染ではStreptococcus属が23.3%と最も多く、Klebsiella属、Streputococcus属とBacteroides属ではいずれもEscherichia coliとの混合感染が多く、それぞれ41.3%、39.1%、32.9%であった。嫌気性菌との混合感染では、Escherichia coliが14例(32.0%)、Streputococcus属は25例(28.7%)、Klebsiella属は8例(12.7%)であり、Klebsiella属の嫌気性菌との混合感染が少なかった。
抗生剤の感受性は、最も分離株が多かったグラム陰性桿菌のうち、好気性菌に関してはCTM-HEが最も感受性がある一方、嫌気性菌に関しては感受性が低く、嫌気性菌に対してはMINOの感受性が最も高かった。
考察
今回、肛門周囲膿瘍334例から合計562株の細菌が分離された。分離菌中グラム陰性桿菌が388株、69.0%を占めていた。分離された菌のうち、好気性菌ではEscherichia coliが212株、37.7%と最も多く、次いでStreptococcus属74株、13.2%、Klebsiella59株、10.5%であった。また嫌気性菌ではBacteroides属が64株11.0%と最も多かった。 感染状況では、334例中単独感染が174例(50.6%)、混合感染が170例(49.4%)と同程度であった。
嫌気性菌は単独感染が16例(9.2%)であるのに対して、混合感染では80例(47.1%)と嫌気性菌の関与が高かった。
2種感染と3種以上の混合感染とを比較すると、3種以上で有意に嫌気性菌の関与する割合が多かった。Bacteroides属はEscherichia coliとの混合感染が多かったが、Bacteroidese属はβーlactamase産生菌であることから、β-lactam系の抗生剤がEscherichia coliに感受性があっても、効果を示さない場合が有る。また、深部の肛門周囲膿瘍ほど嫌気性菌の分離率が高いと報告されている。
したがって、嫌気性菌が関与している可能性のある深部の肛門周囲膿瘍などに対して切開排膿する場合は、比較的大きな切開創を作り、十分なドレナージが必要と考える。排膿後は、創傷の治癒を早める上で抗生剤の投与は有用である。投与する抗生剤は分離される可能性の高い細菌に有効なものを選ぶ必要がある。したがって、好気性のグラム陰性桿菌に対して最も感受性の高かった第2世代セフェム系のCTM-HEが第一選択となると考える。ただ嫌気性菌に対しては感受性が低く、これに対してはテトラサイクリン系のMINOが有効と考える。
今後、肛門周囲膿瘍の肉眼的所見や肛門指診などの臨床所見と分離菌の関係を検討していく必要があると考える。
「新じゃがのジャーマンポテト」のレシピを紹介します。

新じゃがのレシピの二つ目、「新じゃがのジャーマンポテト」を紹介します。
私の妻は北海道出身です。じゃがいもをふかして食べるのって美味しいですよね。北海道では、ふかしたじゃがいもにバターをのせ、さらにそこにイカの塩辛をのせて食べます。ふかふかのじゃがいも、バターの風味、そしてイカの塩辛の塩味。結構いけますよ。一度試してみて下さいね。
そうそう、それから私の母が作ってくれたじゃがいも料理に、じゃがいもをサイコロ状に切って、スルメいかと一緒に天ぷらにする。これも結構いけます。ビールのお供にもいいかもしれません。
「新じゃがのジャーマンポテト」
|
材料(2人分) 1人分:208kcal 食物繊維 2.2g 新じゃが 4個 |
|
作り方 ① 新じゃがはタワシで汚れをきれいに洗い、皮付きのまま食べやすい大きさに切る。ベーコンは1㎝幅に切る。スナップエンドウは洗って筋を取っておく。 |
- 管理栄養士さんから一言
- ○栄養メモ○●
新じゃがには、ペクチンという食物繊維が多く含まれています。ペクチンは便を柔らかくする働きがあり、すっきりと出しやすい便を作ります。ペクチンは皮の部分の多いので、皮ごと調理するのがオススメですよ☆