妊娠中に痔になりやすい要因

3月も約2週間が過ぎました。本来なら、卒業式や新年度に向けての歓送迎会など、別れや新しい旅立ちへの心ウキウキする季節です。でも今年は、新型コロナウイルスの感染の拡大で様々な行事などが中止や延期になっています。今日は春の選抜高校野球の中止が決定されました。
とても寂しく、心痛い3月になってしまいました。こういった状況のなか、どうしても「心を壊していくウイルス」が人々を蝕み、その「ウイルス」が人々の中へと広がっていく。そんな危険な状況が今あるのだと思います。私たちは冷静になって、正しい判断をしていかなければなりません。そのためにも、皆が心ひとつになって新型コロナウイルスに対抗していかなければなりません。
さて今回は、妊婦さんが痔に、特に内痔核や血栓性外痔核がどうしてなりやすくなってしまうかについてお話したいと思います。
妊娠中は痔静脈叢の血流が悪くなる。
妊娠して段々お腹の中の赤ちゃんが大きくなってくると、大きくなった子宮が腸骨静脈や下大静脈を圧迫していくようになります。内痔核は肛門の歯状線直腸の直腸粘膜にある痔静脈叢の血液の流れが悪くなって静脈瘤となったものです。痔静脈叢の静脈は科大動脈を通って肝臓に行きます。この下大静脈が大きくなった子宮で圧迫されることによって血液の流れが悪くなり、鬱血して内痔核ができやすくなるのだと考えます。
妊娠中は黄体ホルモンの分泌が続き便秘になりやすい。
また妊娠中は女性ホルモンの中の黄体ホルモンの分泌が増えている状態が続いています。黄体ホルモンが分泌し続けることで、赤ちゃんがお母さんの子宮の中で育ちやすい環境を整えてくれます。でも、黄体ホルモンは大腸の蠕動運動が悪くなり便秘になる可能性が高まっていきます。また、妊娠中にお腹の赤ちゃんが大きくなって大腸などが圧迫されるという物理的要因もあり便秘になりやすくなってしまいます。こういった便秘が原因で、どうしても排便時に怒責して頑張っている時間が長くなることで、内痔核が出来たり、悪化していく原因になってしまいます。
こういったことから、妊娠中どうしても便の出が悪くなって便秘傾向になったら緩下剤を内服して、柔らかく頑張らなくてもスムーズに便が出るようにすることが大事です。
妊娠中も酸化マグネシウムは内服してもお腹の赤ちゃんには影響はありません。心配せずに内服して便の調子を良くしていきましょう。
妊娠中は血栓ができやすい。
また、妊娠中に血栓性外痔核が出来ることがあります。これは血栓性外痔核が出来る要因が内痔核ができる要因と同じであることにありますが、さらにどうしても妊娠中は血栓ができやすくなってしまいます。
それは、妊娠中は血液凝固能の亢進といって、血液が固まりやすくなったり過度に凝固したりしてしまう状態です。また線溶能の低下といって一端固まった血液が再度溶ける能力が低下することです。また血小板活性化といって血小板がくっ付きやすくなって血栓ができやすくなります。
このように妊娠中は血栓が出来やす状態にあります。そういった状態の中で便秘で頑張ることがあったり、また重たいものを持ったりなど、お腹に腹圧がかかった時に血栓性外痔核になったり、場合によっては内痔核に血栓が詰まる嵌頓痔核になったりする場合があります。
こういった妊娠中に特有な内痔核や血栓性外痔核のできやすい要因があります。
ただ、妊娠中は何も治療できないわけではありません。
妊娠中も様々な治療ができる。手術も可能。
例えば、便秘であれば酸化マグネシウムを内服して柔らかく具合よく便が出るように調整することが出来ます。また血栓性外痔核になって痛みがとても強い場合は局所麻酔下に血栓を摘出する手術が出来ます。また内痔核の状態が悪く、例えば内痔核に血栓が詰まって嵌頓痔核になった場合でも、同じく局所麻酔下に痔核根治術も可能です。またそこまで症状が強くなくても、出血が多いときなどはパオスクレーという痔核硬化剤での痔核硬化療法で止血することも可能です。
妊娠中も迷わず肛門科を受診して下さいね!
妊娠中に肛門の具合が悪くなった時は、何も治療できないわけではありません。悩んでいないで、迷わず肛門科を受診してみて下さいね!
新型インフルエンザ等対策特別措置法改正の動きへの危惧

3月11日。東日本大震災から9年が経ちました。まだまだ避難生活を送っておられる方が4万7千人もいらっしゃいます。また、東京電力福島第一原発事故まだまだ先が見通せない状況です。9年前のことを私たちは決して忘れてはいけません。
さて、そんな中、現在新型コロナウイルスの感染の拡大が広がっています。そのようななか、政府は「新型インフルエンザ等対策特別措置法の改正を進めています。現行の法律でも十分に今の状況に対応できるのに何故今なのか?他に早急にしなければならないことがあるのではないかと思います。
京都府保険医協会は、この措置法改正の動きに危惧しています。そしてそのことに対して談話をだしました。
その内容を紹介します。
【談 話】
新型インフルエンザ等対策特別措置法改正の動きを危惧する
日本は戦後 70 年余、未だかつてない事態に陥っている。連日報じられる新たな感染 情報に人々は恐怖に襲われ、真偽不明の情報に振り回されている。自粛要請を受けた社 会生活の制限、経済活動の停滞、人心の荒廃が心配される。国においては、混乱と恐怖 が、国による人権侵害、感染者あるいはその家族、地域、職業、民族など社会における 多様な差別・排除や風評被害の蔓延につながった歴史と経験を忘れず、感染症対策にあ たっていただくよう、最初に求めておきたい。
さて、今般の新型インフルエンザ等対策特別措置法(以下特措法)改正の動きにつき、 私たちの見解を以下に述べる。
第一に、私たちは、現行の特措法を改定する理由も必要もないと考える。 現行の特措法は、2012 年に成立した。もともと現行法の対象は「新型インフルエン ザ及び全国的かつ急速なまん延のおそれのある新感染症」であり、現行法に基づくこと を行えば、病原体の既知・未知に関わらず新型コロナウイルス対策は可能と考える。
第二に、私たちは、今回の特措法改正議論が決して無条件に国権の強化を意図する ものであってはならないと考える。 もともと特措法には「新型インフルエンザ等緊急事態宣言(第 32 条)」が盛り込まれ ている。これにより検疫のための病院・宿泊施設等の強制使用、土地の強制収容、医療 関係者に対する「指示」、指定公共機関に対する総合調整に基づく措置の実施、施設の 使用制限、緊急物資等の運送・配送等が可能とされる。感染症の拡大・重症化防止が、 国の大切な役割であることは論を俟たない。だが政権による人々の統制が無条件に許 されるものであってはならない。
第三に、私たちは医療にかかる政策決定は専門家の意見を第一に尊重すること、な おかつその決定によって人々の生活や健康、経済にもたらす影響を具体的に想定して なされるべきだと考える。
全国一斉休校の要請は専門家への意見聴取もなく、政治判断として必要な準備もな く行われたとされる。中国、韓国からの入国制限については周回遅れとの批判が強い。
一方で医療体制の確保は都道府県に丸投げされ、責任ある対応をしているとは言えな い。人権の制約を振りかざす今回の特措法改正の前に、検討・実行すべきことは山積し ている。緊急事態宣言で政府の対応の遅れやまずさから目を逸らせるのでなく、人々の 命と健康を守る施策を遅滞なく実行するべきである。
私たちはあらためて、国が医学的知見・科学的根拠に基づく感染症拡大防止・重症化 予防を実施する体制を確立し、十分な医療提供体制の確保に責任をもち、国民が安心で きるよう遅滞なく情報提供を行うことを要請する。そのためまずは新型コロナウイル ス感染症対策本部のメンバーに感染症対策の専門家を加えるよう求める。
地方自治体における保健衛生行政の再生・拡充に向け、住民生活に密着し、不安に寄 り添う保健所機能の強化を要請する。
感染症対応の中核を担うべき公立・公的病院の再編・統合方針を撤回し、各医療機関 が存分にその役割を発揮できるよう地域医療構想の再設計を要望する。
最後に、私たちは医師として、人々が日常生活を失い、経済活動が低迷し、行動制限 を強いられる中、とりわけ子どもたちや高齢の方々、障害のある人たちが生きる喜びと 希望を持って日々を生きられるよう、全力で新たな感染症への対応に取り組む決意を 表明する。
3月8日、父の命日を迎え想うこと

3月8日。今日は父の命日。父が今の社会の現状をみたら何を語るだろうか?

父は肛門科の小さな診療所で毎日痔の患者さんの治療に当たりながら、社会の全ての人々が、幸せにそして安心して暮らすことが出来る平和な社会を目指して自分の人生をかけてきました。
おそらく父は、「あいつら(国)何をしているんだ。今、国民の命を守るためにしなければならないことがあるだろう。今直ぐそれを行え。」と語ったのでは
新型インフルエンザ等対策特別措置法の改正を行おうとしています。でも今直ぐにしなければならないことはそのことでしょうか?今の法律の元でも十分に今の新型コロナウイルスに対応できます。今はそれを行う時ではありません。
また父は科学的に物事を考える人です。やはり基本は医師です。今、政治的判断ではなく、やはり科学的に判断して、しなければならないことを正確にそして確実に、そして迅速に行っていく必要があると考えたに違いありません。
そして、今の新型コロナウイルスの感染拡大に対しての国の対応など怒りを持ってみているでしょう。
また、今の感染が終息に至ったあと、今後も同じような道のウイルスが出現することは確実です。今回のことをふまえて、医療提供体制、公衆衛生政策、そして保健政策の見直し、拡充を図らなければならないと思います。
さて、新型コロナウイルスの感染拡大はとても重大な問題で、終息に向けての様々な対応が必要な時期です。今のところ新型コロナウイルスに対しての直接的な治療法がなく、対症療法での治療になっています。そのような中、すべての人々が、この新型コロナウイルスに対して不安を抱えていると思います。
でもこの新型コロナウイルスの感染拡大でさらに心配なことは、皆さんの心がどんどん壊されていてしまうのではないかと言うことです。
この皆さんの心を壊してしまう、そんな見えない心を壊す「ウイルス」の感染、拡大が新型コロナウイルス以上に心配です。
この心を壊す「ウイルス」が拡大してしまう原因にはやはり、目の前からどんどんいろんなものがなくなっていく。日々感染者が増えていく状況がテレビから流れてくる。
一斉休校をしたが、このことで感染が防げているのか?何時から通常通りに子供たちが学校に行けるようになるのか。いろんな対策を打ってきていますが、その対策の先の未来が私たちに想像できない。予測できない。そして見えてきません。このような状況などが心を壊す「ウイルス」が拡大している原因だと思います。
もしも政府が打ち出したマスク対策によって、通常通りに店頭にマスクが揃ったなら、対策の効果が出てきたと安心することが出来るのではないでしょうか。
また感染の状況がどうなのかをしっかりと、隠すことなく伝えていくこと。このことも安心につながるのではないでしょうか。
今起こっていることを、政治的ではなく、科学的に理路整然と説明して、今行わなければならない、国民の命を守る政策を進めていくことが大切だと思います。
そういったことで、私たちの心を壊す「ウイルス」の感染拡大を食い止め、終息に向かうことが出来ると思います。
何か不測のことが起こった時、私たちは試されると思います。そんな時私たちのもつ力が試されます。私たちは理性を持って、そして科学的に、そして人の心を想う気持ちを持って今の状況を乗り切らなければならないと思います。
父の命日の今日。母と一緒にいました。母は穏やかな表情で、時折優しい眼差しで私を見てくれます。父を失い、しばらくたってから認知症が進んできました。そんな母と一緒に、皆が穏やかに過ごせる。そんな社会にしていきたいと思います。
父の命日に、今思い感じたことをお話しました。
新型コロナウイルス等感染症対策の強化を求める緊急要請

前回、「新型コロナウイルスの感染拡大の中で」という内容でお話しました。
今回は、京都府保険医協会が2月26日に京都府、京都市に対して新型コロナウイルスに対しての緊急要請の内容を紹介します。京都府、京都市への要請はほぼ同じ内容ですので、京都市に対しての要望を紹介します。
以下、京都府保険医協会の緊急要請内容です。
新型コロナウイルス等感染症対策の強化を求める緊急要請
貴職の日頃のご活躍に敬意を表します。
私たち京都府保険医協会は、府内の開業医を中心とする2300人余の医師団体で、府民・国民医療の向上のために様々な活動を進めています。
さて、新型コロナウイルス肺炎が日本国内においても感染が広がる中、政府の専門家会議は「国内発生の早期の段階」とし、市中感染に対してすべての医療機関が直面する状況にあります。京都府・市においても対策会議がもたれHP等で発信するなど対応されていることに、感謝申し上げます。弊会としても全力を挙げて対策に取り組む所存です。
対策の基本はインフルエンザに準じ冷静な対応が求められます。医療機関では診察時には標準予防策をとることが必要です。保険医は最前線にあることから、第一線の医療機関での対応ガイドラインなどきめ細かな支援が必要であり、感染対策のためのリソースの整備が、早急に求められる段階でもあります。特にマスクや消毒液などは全国的な欠品状態により医療機関の診療に影響が出ています。感染リスクを抑えるために、これらへの対応が必要です。
京都市における感染病床は10床であり、一般医療機関での受け入れ体制整備は急務です。人的、物的、財政的支援について検討を行い、早急に実施すべきです。医師への感染報告もされていますが、医師不足などから体調不良を自覚しても簡単に休むことができない現状にも目を向けるべきです。公立・公的病院の再編・統合が進められていますが、こうした病院は感染症対策にとって必要・不可欠であり、ただちに見直すべきです。
感染症対策を担う保健所機能の強化も求められます。全国的に保健所の縮小が進められるなか、京都市における保健所の再編・縮小は当初から懸念の声をあげていました。今回の事態への対応については検証し、しかるべき対応が必要ではないかと考えます。
つきましては、貴職に対し下記の事項を強く要請します。
記
【要請項目】
1.京都市で備蓄している災害時用等のマスクを府下の医療機関に供給し、日常診療における院内感染対策が滞りなく行えるよう対処すること。また、院内で使用する消毒液に関しても、不足することのないように、必要な対処を行うこと。
2.治療体制確保のために大学や公立・公的病院をはじめ協力する民間医療機関や自治体への財政支援を行うこと。将来においてもこうした新興感染症リスクに対応するため、感染症対応病床の公的医療機関における日常的確保を行うことなど感染症対応病床の公的医療機関における日常的確保を行うことなど地域医療計画、公立・公的病院の再編を見直すこと。
3.医師の判断を尊重して速やかに適切な検査が行えるような体制をとること。また、地域の住民・事業者に寄り添った感染症対策が行えるよう、かつて行政区単位に設置していた保健所を直ちに再設置し、医師・保健師・獣医師・薬剤師等、専門職を増員・再配置すること。京都市衛生環境研究所についても抜本的な職員増をはじめ機能を強化すること。さらに国に対し対策強化を求め、米国の疾病管理予防センター(CDC)のように迅速かつ強力な対応ができるような体制の構築を求めること。
4.高齢者などの重症化予防のため早期の医療提供ができるよう本来のフリーアクセスを保障し、国保資格証明書による受診であっても通常の国保証と同様に現物給付とすること。また資格証明書の発行自体をやめ、国民健康保険法第44条の一部負担金減免制度を積極的に活用すること。
5.不確かな情報流布やパニック助長、差別やいじめの発生を防ぐため、情報を公開し、市民、マスコミ、医療機関等への情報提供は、人権に配慮しつつ引き続き丁寧に行うこと。
以 上
新型コロナウイルスの感染拡大の中で。

今、新型コロナウイルスの感染が拡大してきている状況です。
今回の新型コロナウイルスの感染拡大において、いろんな問題点がうかびあがってききます。
マスク等の供給不足問題
テレビなどでは、マスク不足を大きく取り上げています。
京都府保険医協会が「新型肺炎(コロナウイルス)の影響に伴うマスク等の供給状況緊急アンケート」の結果でも、京都府内の病院でアンケートに回答して下さった69病院(44%)のうち、「現状足りているが、一定期間内までしかもたない」が65%、「すでに足りない」が23%と、合わせると88%。また開業医では89医療機関中41医療機関(46%)が回答してくださいましたが、「現状足りているが、一定期間までしかもたない」が41%、「すでに足りない」が29%、合わせると70%と言う結果でした。またマスクの供給状況についての回答では、「注文しているが入荷しない」が病院では76%、診療所では71%と、いずれも70%を超えています。このようにマスク不足はすでに医療機関の診療に影響が出ている状況です。これに対して国や京都府もマスクの供給に対して対策を打ち出してはいますが、まだまだ十分ではなく、早急な対応が求められています。
このようにマスク不足や消毒液などの全国的な不足状況は大事な問題です。ただ、今回の新型コロナウイルスに関してはこれだけではありません。
これまで国が進めてきた医療提供体制改革や公衆衛生政策、そして保健政策の問題点が明らかになってきていると思います。
公立・公的病院の再編問題
例えば、公立・公的病院に関しては、感染症病床の6割は公的病院が担っていて、重要な役割を果たしています。しかし、国が進めようとしている公的医療機関の医療提供体制の改革では、地域医療構想の実現のために再編・統合を検証すべきと言うことで去年の9月に唐突に424の公立・公的病院を公表しました。このように、今回の新型コロナウイルスのような感染症など、民間医療機関では十分に対応できない医療を提供し、国民の命を守るという、公的医療機関が持つ大切な役割があります。それを今の国の改革では削減し縮小していってしまっています。今一度公的医療機関が担うべき役割を考え、公立・公的病院の再編を見直さなければならないと思います。
保健所などの公衆衛生政策問題
また、私たち住民、市民に最も近くにあって、感染症対策を展開していかなければならない自治体の公衆衛生政策は、1994年の保健所法の廃止以降脆弱化している実態があります。京都市においても、以前は行政区単位に保健所があり、所長は医師でした。それが行政区ごとの保健所が廃止され中央に集約されました。これまであった行政区ごとの保健所は保健センター化され、さらに福祉事務所と一体化して、保健福祉センターとなってしまいました。どんどん行政が市民から離れていってしまっています。こういった状況に対して、かつて行政区単位に設置していた保健所を直ちに再設置して、医師・保健師・獣医師・薬剤師等の専門職を増員して再配置することが必要です。
患者負担問題
医療保険制度では、窓口一部負担金を増やしたり、高すぎる国保料を払えなくなった場合の資格証明書など、患者さんが病気になった時、患者さんの意志で、必要な時、自由に医療機関にかかることが出来るフリーアクセスを制限するような政策が進められてきました。そのため、発熱しても経済的な理由で医療機関を受診できない患者さんもいらっしゃいます。
雇用問題
また、雇用の破壊によって、「発熱」しても仕事を休めない、休んでしまうと日々の生活日が稼げなくなってしまうなどの状況にある非正規労働者の方が大勢いらっしゃいます。そういったところに今回の新型コロナウイルスの感染拡大が重くのしかかってきます。
医療保険制度があっても、それを支えてきた仕組みがどんどん破壊されてきている、そんな今の現状では、今回のような新型のウイルスなどによる感染症の拡大防止に対して十分に医療が力を発揮できない状況にあります。
今回の新型コロナウイルスで終わりと言うわけには決してなりません。今後も未知の新型ウイルスが発生して感染することは必ずあります。それに今から直ぐに備えていかなければなりません。
今回の新型コロナウイルスの感染拡大で、これ以外にも様々な問題が浮き彫りにされています。その中には新型インフルエンザ等対策特別措置法の改正問題などもあります。
こういったこれまで進められてきている国の医療提供体制、公衆衛生政策そして保健政策の問題点を明らかにして、それぞれの充実に向けての政策へと転換していかなければなりません。そしてそのことが今、早急に求められていることだと思います。
マスコミやメディアも、そういった今回の新型コロナウイルスの感染拡大に対しての医療体制、公衆衛生政策そして保健政策などの根本的な問題点もしっかり指摘していって欲しいと思います。
3月8日、「ミモザの日」

毎週月曜日は、渡邉医院の近くの集花園さんという花屋さんが花を活けに来て下さいます。毎週新しい花を活けていただき、医院の雰囲気がパット明るくなります。あまり知らなかった花の名前も集花園の御主人に聞いて大分覚えることが出来ました。本当に感謝です。

今週は「ミモザの花」を活けて下さいました。私が「ミモザの花ですね。」と言うと御主人が「3月8日はミモザの日ですよ。」と教えて下さいました。私は初めて「ミモザの日」という日を知りました。どんな日なのかを調べてみました。このことは後でお話します。
ミモザの花で記憶にあるのが、私が中学校?高校?のころ、宇多野の辺りだったか?もと俳優の家だったところにステーキハウスがあり、家族で食事に行ったとき、そのお店の庭に大きなミモザの木があって、木全体に満開の黄色いミモザの花が咲いているのを見て、これはなんていう木なんだろうと思い、聞いてみたらミモザの木だったことです。凄く大きな木だったような記憶があります。そこに木いっぱいに咲いた小さな黄色い花。今でも鮮明に覚えています。初めてミモザを知った日だったと思います。私にとってミモザは、家族と一緒に食事をした時のミモザ。美味しかった食事の記憶です。
さて「ミモザの日」について少し調べたことをお話します。
私の勉強不足ですが、3月8日は国連が決めた「国際女性デー」の日です。
その始まりは、1904年3月8日にアメリカのニューヨークで女性の労働者が婦人の参政権を求めてデモを起こしたことがきっかけだそうです。このことをうけて、ドイツのクララ・ツエトキンが、1910年にデンマークのコペンハーゲンで行われた国際社会主義会議で「女性の政治的自由と平等のために戦う」記念日と提唱したことから始まったそうです。
国連は、1975年を国際婦人年として、その年の3月8日以来この日を「国際婦人デー」と定め、女性の平等な社会参加の機会、環境を整備するように加盟国に対して呼び掛ける日としました。
まだまだ日本ではジェンダーの公平性が高いとは決していえません。世界経済フォーラムの2018年版「ジェンダー・ギャップ・レポート」によると、日本のジェンダー・ギャップのランキングは149か国中110位。G7諸国では最下位という状況です。日本は、この状況を改善していかなければならないと思います。
さて、イタリアではこの日、「FESTA DELLA DONNA(フェスタ・デラ・ドンナ=女性の日)」とされ、男性が日ごろの感謝を込めて、母親や妻、恋人、など身近な女性にミモザの花を贈る習慣があります。このことから「ミモザの日」と呼ばれるようになったとのことです。そしてこの日を迎えると街中にミモザの花が見られるようになるそうです。
街中がミモザの花で彩られる。想像するととても素敵な景色が目に浮かびます。
ミモザの花言葉は「優雅」、「友情」だそうです。そしてミモザの花の色でも花言葉は違って、オレンジ色は「エレガント」、黄色は「秘密の恋」だそうです。
日本では、3月14日のホワイトデーは広く知られています。でもまだまだ「ミモザの日」は知られていないのではないかなあと思います。私だけかもしれませんが。今年はどうでしょう。一度ミモザの花を日ごろの感謝を込めて贈ってみては!
PCR検査って⁉

最近よく聞くPCR検査ですが、実際にどんな検査なのかを少しお話します。私も大学時代このPCRを使って潰瘍性大腸炎に関しての研究をしていました。
「潰瘍性大腸炎患者大腸上皮におけるサイトカインの遺伝子学的検討―とくにTumor Necrosis Factor(TNF)-α、Interferon(IFN)-γのm-RNA発現についてー」という研究をして論文にしました。もう1994年4月ですので、26年前のことです。この時にRT-PCRを用いて潰瘍性大腸炎の患者さんの大腸上皮のTNF-α、IFN-γ、IL-2、IL-6mRNAの発現を検討しました。結果は潰瘍性大腸炎の患者さんは、潰瘍性大腸炎の炎症の程度や病期分類に関わらず、TNF-αやIFN-γmRNAの発現が亢進していて、これらの炎症性サイトカインの直接的な、もしくは接着因子の誘導やリンパ球の活性化を介した間接的な組織障害が潰瘍性大腸炎をおこさせる誘因になっている可能性が考えられました。
このような研究をしていたのですが、やはり、根気のいるそして時間がかかる研究で、PCRもすぐに結果が出るものではなく、5時間程度を要する検査でした。
今、新型コロナウイルスの感染の拡大を受けて、PCR検査という言葉をよく耳にしたり見たりするようになりました。今回は少し難しいのですが、PCRの仕組みをお話しようと思います。
PCRは、Polymerase Chain Reaction(ポリメラーゼ連鎖反応)の頭文字をとったものです。極微量なDNAからそのDNAの特定の領域を数時間で100万倍に増幅する方法です。
サンプルの中に標的となるDNAが存在するかどうかを定性的に分析できます。例えば今回の新型コロナウイルスの場合は、患者さんから採取してきた検体、例えば鼻やのどのを綿棒で拭ってきたものの中に新型コロナウイルスのDNAが存在するかどうかを調べることができます。
簡単にPCRの反応をお話したいと思います。
DNAは二重らせん構造をしています。そしてDNAはデオキシリボースという糖とリン酸と塩基から構成されています。塩基はアデニン(A)グアニン(G)チミン(T)シトシン(C)の4種類あります。この塩基はAとT、GとCがそれぞれ水素結合して二重らせん構造を作っています。
まずDNAがどのように合成されていくかをお話します。
細胞が分裂する際に、DNAが複製されていくことによって情報が伝達されていきます。DNAの複製の際、まずはDNAヘリカーゼという酵素によって、DNAの二重らせん構造がとかれて一本鎖のDNAになります。次にプライマーゼという酵素が働き、プライマーとして働く短いRNAが合成されます。このプライマーによってDNAポリメラーゼという酵素によってDNAが合成されていきます。この際DNAが合成されるときは一本鎖になったDNAの塩基配列に従って、先ほどお話したようにAはTと、GはCと結合して全く同じ構造のDNAが合成されていきます。
この過程を合成的に行うのがPCRです。
DNAの二重らせん構造を一本鎖にして安定化させるのにPCRでは熱変性で一本鎖にして熱によって安定化させます。次の過程のプライマーゼによる短鎖RNAの合成の部分は人工的に合成したプライマーを使います。プライマーを目的の鋳型DNAに結合させていきます。最後の段階であるDNAの合成は熱に強い合成のポリメラーゼによって伸長反応でDNAが合成されていきます。
このようにPCRは熱を上げたり下げたりすることで、人工的に合成したプライマーや熱に強い合成されたポリメラーゼを使い、1個のDNAがこの1サイクルで2倍に増えていきます。これを何サイクル化することで2倍、4倍、8倍とn回サイクルを回すことで2のn乗倍に増幅させることができる方法です。
もう少し難しくなりますが、その過程を詳しくお話すると次のような3段階でDNAの合成が進められていきます。
PCRによるDNA合成の各サイクルは、熱変性(denaturation)、アニーリング(annealing)、伸長(extention)の3段階で進んでいきます。この一つのサイクルを何度か繰り返すことにより、目的とするDNA配列が高濃度で合成されます
第1段階
加熱(通常90℃以上)することによって、増幅したい目的とする2本鎖DNAが分かれて1本鎖になります。2本の鎖をつなぐ塩基間の水素結合力は弱いので、高温によって切断されていきます。でも、デオキシリボースとリン酸の間をつなぐ共有結合は強く、高温でも変化しません。このプロセスはサーマルサイクラーという機械で行われます。サーマルサイクラーは、PCRに必要な加熱と冷却を自動的に制御してくれる装置です。
第2段階
プライマーによって増幅したいDNAの配列の両端を決める役割を持っています。一般的に、プライマーは20~30塩基の長さからなる1本鎖の人工的に合成されたDNAです。アニーリング温度は、プライマーの長さや配列によって変わってきますが、通常40~65℃の間です。この温度条件下で、プライマーが増幅したいDNAの配列に特異的に結合します。このことをアン―リングといいます。
第3段階
プライマーをDNA配列に結合させた後、約72℃まで温度を上昇させます。この温度条件下で熱に強い人工的に合成された耐熱性ポリメラーゼによって、新たなDNA分子の合成が始まります。
このような段階を踏んで増幅したいDNAと同じ配列持ったDNAが2組合成されます。この過程をn回繰り返すことで、2のn乗に複製したいDNAが合成されるという仕組みです。
さて、最後に新型コロナウイルスの感染が広がる中で、このPCR検査について解りやすく説明したインタヴュー形式の記事がありました。その内容を少し引用して紹介しますね。
以下引用文
「検査の有用性を評価する指標に、「感度」「特異度」「的中率」があります。
感度とは、その検査が、陽性の人を正しく陽性と判定できる確率です。新型コロナウイルスによる感染症 (COVID-19)を引き起こすウイルスである「SARS-CoV-2」のPCR検査の感度は、30~50%や70%だという報告がありますが、いずれにしても100%ではありません。
感度は様々な条件にも左右されます。
例えば、新型コロナウイルス は、感染者のウイルス量がインフルエンザの100分の1~1000分の1と言われており、そもそも検出されにくいと考えられています。
また、のどから採取した検体より、鼻から採取した検体の方がウイルス量が多く、検出率が高くなることが考えられているのですが、この方法が必ずしも用いられるとは限りません。
というのは、鼻の穴に綿棒をいれると、くしゃみなどで飛沫にさらされるリスクが高いのでためらう医療者もいるのです。国内ではのどをぬぐった液が使われることが多いと言われており、鼻に比べて感度が下がることが考えられます。
特異度とは陰性の人を正しく陰性と判定する確率で、検査は感度、特異度はトレードオフの関係にあります。
「陽性的中率」というのは検査が仮に陽性だった場合に、どのくらいその結果が正しいか(=本当にCOVID-19にかかっているのか)を示す確率です。
風邪のような症状を訴えても、COVID-19にかかっている可能性が現在のようにとても低い(=集団の中での有病率が低い)状況で検査をすると、COVID-19にかかっていないのに検査結果が陽性と出る人の絶対数も多くなることになります。
すると、陽性という結果が出た人の中で、本当に感染している人の割合である陽性的中率もかなり下がります。よって、本当はCOVID-19ではないのに陽性の検査結果が出てくる可能性も高くなります。」
このような記事です。
新型コロナウイルスの感染拡大は深刻な問題です。でもPCR検査が万能な検査であるとというわけではありません。新型コロナウイルスに感染しても80%の方は軽傷で、一週間ほど風邪のような症状が続いて治っていきます。これからは陽性者を焙り出すのではなく、臨床症状をみて、肺炎へと移行して重症化の可能性のある患者さんに対してPCR検査を行っていくことが大切かなと思います。
女性ホルモンと便秘の関係

新型コロナウイルスの感染拡大が広がっています。
今日26日、首相官邸で開催された新型コロナウイルス対策本部で、スポーツなどの大規模イベントについて、今後2週間は中止や延期、規模縮小の対応をとるように要請が出ました。この2週間が感染拡大の山場ととらえているのでしょう。
国や地方自治体からは、正しい情報速やかに発信してもらい、またメディアもその情報を適切に、的確に私たちに知らせて欲しいと思います。その情報を基に、あまり恐れることなく、また甘く見ることなく適切な対応を私たちもしなければならないと思います。
そのような状況の中ですが、今日は少し便秘に関してお話したいと思います。特に女性の方の便秘について少し詳しくお話したいと思います。
女性ホルモンと便秘の関係。
女性の方が皆便秘になるわけではありません。でも男性と比べて女性特有の便秘の原因もあります。それは女性ホルモンによる原因です。
卵胞ホルモンと黄体ホルモン。
女性ホルモンには卵胞ホルモン(エストロゲン)と黄体ホルモン(プロゲステロン)の2種類があります。
卵胞ホルモンの働き。
卵胞ホルモンは子宮にはたらき、受精卵が着床する子宮内膜を厚くする働きがあります。女性らしさを作るホルモンです。思春期から分泌量が多くなり、30歳代でピークに達します。そして更年期になると減少していきます。
黄体ホルモンの働き。
黄体ホルモンは子宮内膜を受精卵が着床しやすいように整え、妊娠の助けをします。体温を上昇させる働きもあります。妊娠した場合には、黄体ホルモンの分泌が続き、赤ちゃんがお母さんの子宮の中で育ちやすい環境を整えるために働きます。また、子宮内膜を体外に排出させるのを助ける働きもしています。
女性は、この二つのホルモンで体のリズムが作られていきます。
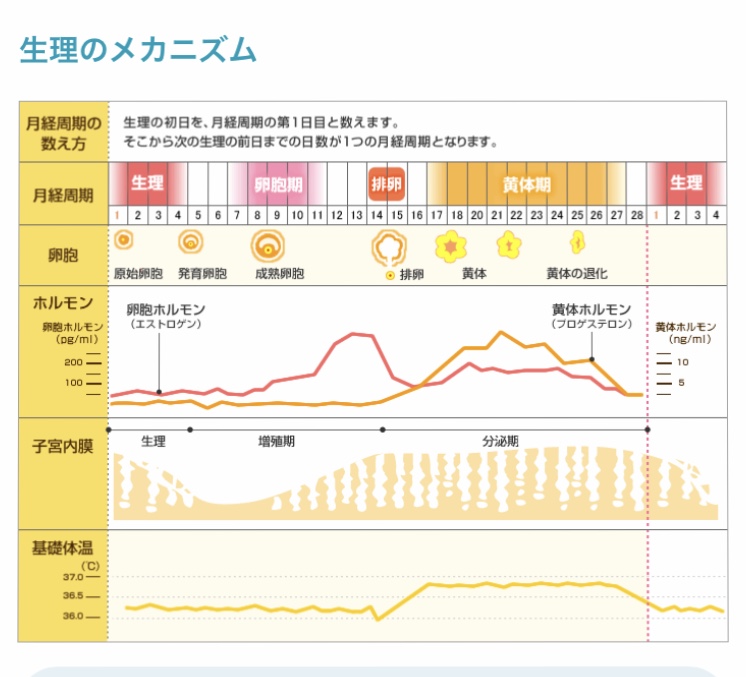
二つのホルモンで作られるリズム。
生理、卵胞期、排卵、そして黄体期の四つに分かれます。
生理
生理:妊娠しなかったときには、卵胞ホルモン、黄体ホルモンの両方のホルモンの分泌が低下します。そして子宮内膜が剥がれ、血液と共に体外に排出されていきます。
卵胞期
卵胞期:卵巣にある卵子のもとになる原始卵胞が成熟していきます。そして成熟した卵胞からは卵胞ホルモン(エストロゲン)が多く分泌されてきます。そして子宮内膜が暑くなっていく。そういった時期です。
排卵
排卵:成熟した成熟卵胞から卵子が排出されていきます。これが排卵です。
黄体期
黄体期:排卵後、卵胞は黄体に変化していきます。この黄体から黄体ホルモン(プロゲステロン)が分泌されていきます。黄体ホルモンの作用で、子宮内膜は段々厚くなり、妊娠に適した状態になっていきます。
このようなリズムがあります。
女性ホルモンの役割やリズムが分かっていただけたと思います。
黄体ホルモンが便秘に関係する。
さて、そこで便秘と女性ホルモンの関係をお話したいと思います。
女性ホルモンのなかで黄体ホルモンが便秘と関わっています。
黄体ホルモンは大腸の蠕動運動を抑制する働きがあります。排卵が終り卵胞が黄体に変化することでこの時期から黄体ホルモンの分泌が増えていきます。そして排卵から整理までの期間この黄体ホルモンの分泌が高い状態になります。この時期に黄体ホルモンの影響で大腸の蠕動運動が悪くなり便秘になる可能性が高まっていきます。
また妊娠すると黄体ホルモンの分泌が多い状態が持続されています。妊娠中、お腹の赤ちゃんが大きくなって大腸などが圧迫されるという物理的要因もありますが、妊娠中、黄体ホルモンの分泌が高まっていることも便秘の要因になります。
こういった女性に関しては女性ホルモンが大腸の蠕動運動に関係し、その結果便秘に繋がることもあります。
女性ホルモンのリズムに合わせて緩下剤を内服。
女性の方はこの体のリズムと排便の状態との関連をみていただくといいと思います。生理前の黄体期に便が出にくいときは、この時期だけ緩下剤を内服してみる。それ以外の時期は内服しない。などずっと緩下剤を内服しなくてもすむなど、緩下剤の内服の仕方のヒントになると思います。
黄体ホルモンは体温の上昇にも影響を与えます。基礎体温が上がってきた時期が黄体ホルモンの分泌が増えてきた目安になります。その目安で黄体ホルモンの分泌が高まっている時期に緩下剤を内服するなど、工夫していけるのではないでしょうか。
「周術期の疼痛管理について」-第117回近畿肛門疾患懇談会を終えてーPart3

今回は、手術に関しての不安からくる痛みについてお話したいと思います。
患者さんはいろんな不安を抱いて手術を受けます。手術に関しては、麻酔の痛みはどんなんだろう?、麻酔をするのにはどのくらいの時間がかかるのだろう?麻酔をしたら手術は痛くないんだろうか?もし手術中痛みが出たらどうしよう。と麻酔に関しての不安。
手術に関しては、手術はどのくらいで終わるのだろうか?手術の後の痛みはどのくらいなんだろう?手術後どのくらい経ったら痛みがとれるんだろう?排便時の痛みはどのくらいか?耐えられる痛みなのか?どのくらい経ったら排便時の痛みは取れるんだろう?手術後出血するんだろうか?どのくらいの出血なら大丈夫なんだろうか?出血は何時になったら治まるんだろうか?また手術後また再発するのか?等々手術や麻酔に関しての不安があります。
また手術や麻酔だけでなく、入院してから手術までの段取りはどんなんだろう。入院中や退院してからの生活はどうなるんだろう?退院してから普通の生活が送れるのだろうか?仕事はいつから出来るのだろうか?などなど、手術までの段取りや退院してからの仕事などの生活に関しての不安など、その患者さんにとっていろんな不安を抱きながらの手術になります。そんな患者さんの不安を一つ一つ解消してあげることも痛みの緩和につながっていきます。

手術後の痛みを緩和するには、手術の前から始まります。入院してから手術までの段取りをしっかり話してあげることで、患者さんの頭の中にある程度の手術までのイメージが出来、心の準備ができます。また手術の前の診察の際に、麻酔の方法や麻酔にかかる時間。そして手術にかかる時間。また、術後の痛みや、その痛みをとる方法などをあらかじめ伝えておいてあげるのも術後の痛みの緩和に大切だと思います。
渡邉医院では局所麻酔での手術手術です。麻酔の方法は表面を全周麻酔をした後、括約筋に麻酔をして十分に肛門が広がるように麻酔をします。最初の表面一周と筋肉への一周はどうしても痛みます。筋肉には何周か麻酔をしていくのですが、麻酔をしたところに麻酔をしていくので途中から痛みはなくなります。痛みがなくなってからも麻酔を続け、最初から約5分程度で麻酔は終わります。このようなことを患者さんに術前にお話します。
また術後局所麻酔は1時間程度で切れてきますが、この時に肛門が締まってくることも痛みの原因に繋がります。術後極端に肛門が締まってこないように、局所麻酔後に肛門鏡などを使って十分なストレッチをすることで痛みを緩和することが出来ることをお話した後で、実際の手術を行います。
手術中は、今何をしているのか、後どのくらいで終わるのかなどを具体的な時間を患者さんに話をしながら、手術をすすめていきます。「もう少しですよ?」とお話するよりは、「後2分ぐらいです。」とか、「今内痔核の根部を糸で縛っています。その後肛門の中の傷を4針縫ったら終わりますよ。」とか、「内痔核は取れました。後は便が通っても治りやすい傷の形をしているか、出血が無いかを確認して終わりますよ。」と言った具合に、具体的に患者さんにお話したほうがいいと思います。
手術が終わったら、その後の経過や段取りをお話します。例えば「出血が無いのを確認してから手術を終えました。ただ術後、血がにじんでくることがあります。
まずは1時間したら看護師さんが傷からの出血が無いかを診に行きます。そして3時間たったら今度は私が傷の具合を診ます。3時間後に私が診た時に出血が無ければ麻酔をしなければならないような出血はしません。」など患者さんの不安である術後の出血について話します。また痛みに関しては、「看護師さんが1時間後に傷の具合を診に行ったときに、痛み止めの薬を持っていきます。痛みがあっても無くても飲んで下さい。」とお話します。
術後3時間後に私が傷を診るのですが、その時は出血のこと、痛みのこと、排便のことの三つのことをお話します。
出血に関しては内痔核では「出血は大丈夫です。術後3時間までにもう一度麻酔をして止めなければならない出血が起きているので、3時間たって傷を診るようにしています。今、出血が無ければ出血は大丈夫ですよ。」と。
また痛みに関しては、「局所麻酔の手術なので、麻酔はもって1時間。3時間たっているので完全に麻酔が切れて今の痛みです。」3時間後に消炎鎮痛剤の座薬を挿入するのですが、「痛み止めの座薬は痛みがあっても無くても座薬を入れます。消炎鎮痛剤なので、今ある痛みをとるだけでなく、傷の炎症や腫れを取ってくれます。飲む方の痛み止めも同じです。痛みがあっても無くても夕食後、寝る前、明日の朝と飲んで下さいね。」と。
また排便に関しては、「便がしたくなったら今日からしても大丈夫です。便が出てもいいように手術をしています。便がしたいのに我慢すると、傷の近くにいつも便があることになります。こちらの方が良くありません。怖いかもしれませんが、便がしたくなったら思いっきりしてください。でも慌てる必要はありません。食べたものが便になるまでゆっくりで3日間です。3日間の間に一度スッキリ出たらいいです。我慢することはありませんし、慌てることもありません。便がしたくなったらいつもの様に出して下さいね。」とお話しています。
術後1日目には、どのように手術をしたのか、そしてどのような過程で傷が治っていくのかをお話します。
患者さんが不安を抱く内容はだいたい共通しています。そしてその不安を感じる時期も傷の治りに沿って同じ時期に同じような不安を抱きます。
これは手術をして入院した患者さんにアンケートを取っていますが、この間ケートの結果を見るとどんなことに不安を感じるか、またその時期はいつごろかが良くわかります。そのアンケートをふまえて排便時の痛みが取れるまでの時期などをお話します。そして、患者さんが不安を感じる前に、不安を感じるであろうことを先手先手でお話していくことで患者さんの不安を取り除いてあげることが出来ます。そして不安を取り除くことで痛みを緩和していくことが出来ます。
「周術期の疼痛管理について」-第117回近畿肛門疾患懇談会を終えてーPart2

前回は、三つの術後の疼痛の要因としての一つ目の手術を施行した後の傷の痛みに関してお話しました。今回は二つ目の排便による痛みについてお話したいと思います。

排便の状態が悪いことは、術後だけでなく、肛門の病気の根本的な問題になります。排便時の怒責(力み)が強いことが特に内痔核の原因になり、内痔核の原因はこのことだけだと言ってもいいと思っています。それだけ、排便の状態は肛門の病気に関係してきます。
また、術後も具合よく便が出ることで痛みも楽にそして具合よく治っていくのだと思います。ですから肛門の手術をした後の排便の調整が大切になってきます。
さて、少し想像してみて下さい。もし自分が肛門の手術をしたとしましょう。やはり一番心配なのが排便だと思います。例えば、「排便時に痛みがあるんだろうなあ?」とか、「排便した時に出血したらどうしよう。」などと考えると、排便するのが怖くなるのが当然だと思います。その恐怖を乗り越えて便を出さなければなりません。このことは肛門の手術をした患者さんにとって一番の大きな壁だと思います。
いつも具合よく便が出ている人でも、やっぱり術後の状況に置かれた場合は同じだと思います。便が行きたくなってもどうしても出すのが怖い。我慢してしまう。こんなことから便秘になって、便が硬くなってしまいます。またこの硬くなった便を出すときにもさらに苦労があります。できることなら、術後もスッと便が出て欲しい。誰もがそう思うはずです。
ですから、排便の調整は術前から行っていかなければならないと思います。
渡邉医院では、術後当日から便が行きたくなったら思いっきり出してもいいですと患者さんにお話しています。術前から便秘の患者さんには緩下剤を内服してもらいます。また、もともと便秘に患者さんは手術で治すときが便秘を治すいいきっかけになります。
通常は便秘ではなく、具合よく出ている患者さんには術後3日間の間に1回はスッキリ便が出て欲しいとお話しています。それは、食べたものが消化され吸収され、便になるまで早くて12時間、ゆっくりで3日間です。ですから今日食べたものが3日後に便として出ることがあります。このことから3日間の間に1回はスッキリ便が出るようにしてもらっています。
術後1日目はどうしても麻酔の痛みや手術での痛みがあったこと、昼ご飯が抜きになること、また枕が違うことなど日常の環境とは全く違った環境に置かれます。やはり、この環境の変化も便秘になる原因になります。
1日目に排便がなく、2日目も出なかったり、出にくいときは緩下剤を内服してもらっています。そして3日目までに1回スッキリ便を出してもらっています。
緩下剤を内服して具合よく便が出るようでしたら、しばらく排便時の痛みがなくなるまで、または緩下剤で便が緩くなるまでは続けてもらっています。でも、術後痛みがあっても1回排便があると、「痛いけどこんなものか。」と思うだけでも便の調子が良くなってきます。また排便時の痛みがあっても一度便が出ると安心感が出るようです。「排便時の痛みはこんなものか。」、排便時に出血があっても、「この程度の出血は大丈夫なんだ。」という経験が排便の調子を良くしてくれます。
また、排便の状態は、内痔核があるときと、切除して脱出してくる内痔核がなくなった場合では排便の状態は大きく変わります。
脱出してくる内痔核がある場合は排便時に内痔核が脱出しながら肛門が「脱肛」して、便が出てきます。手術をして内痔核を切除すると内痔核が脱出することなく便が出てきます。このことでスッキリ便が出るという患者さんもいますが、反対に出にくくなるという患者さんもいます。
出にくくなったという患者さんの場合は、おそらく脱出する内痔核はなくなりますが、その代わり肛門管内に傷が出来ます。本来気持ちよく便が出るときは、肛門管内の肛門上皮が怒責することで、肛門の外に出る、すなわち「脱肛」という状態で気持ちよく便が出てきます。しかし、肛門上皮に傷ができるとこの肛門上皮が外に出る「脱肛」と言う状態が正常通りに動かなくなることが原因だと思います。
どちらかと言うと、ただ単に肛門が広がって出る。具合よく「脱肛」することなく押し出すような、絞り出すような感じで便が出るのではないかと思います。肛門上皮の傷が治り、柔らかく肛門が広がり、具合よく「脱肛」するようになることで、気持ちよくスッキリ便が出るようになるのだと思います。
そうすると、便が硬くなってしまうと、術後は正常な肛門ではないので、手術をした奥の直腸に便が詰まってしまうことがあります。直腸に便が詰まってしまうことでも痛みが出てしまいます。スッキリ便を出すことで痛みが取り除かれます。
時々便が直腸に詰まった患者さんがお尻が痛くて痛くてたまらない。座ってもいられないと受診される患者さんがいます。こういった場合は、直腸内に詰まった便をスッキリ出してあげることで痛みがなくなります。このように術後の痛みの中には、直腸に便が残ったままになる、場合によっては詰まってしまうことも術後肛門の痛みに繋がっていきます。
やはり、術後の排便の状態を良くすることは、術後の痛みの軽減に大事な要因になります。
術前から便秘の人は排便の調整を、そして通常は具合よく便が出ている人も、術後はどうしても便秘になる可能性があるので、排便の調整のために便が出にくいときは迷うことなく緩下剤をしっかり内服して便の調整をしていくことが大切です。